Lumbale Spinalkanalstenose
Die degenerativ bedingte lumbale Spinalkanalstenose ist eine sehr häufige Erkrankung des älteren Menschen, bei der es zu einer Einengung des Wirbelkanals im Bereich der Lendenwirbelsäule kommt. Sie führt zum Teil zu einer erheblichen Einschränkung der Lebensqualität durch in die Beine ziehende Schmerzen und Schweregefühle, auch Rückenschmerzen treten auf. Sind konservative Maßnahmen nicht mehr erfolgreich, stellt die operative Dekompression eine der erfolgreichsten Operationen der Orthopädie dar.

Häufigkeit
Die degenerativ bedingte Spinalkanalstenose gehört zu den häufigsten Wirbelsäulenerkrankungen des älteren Menschen und ist weltweit der häufigste Grund für eine Operation der Wirbelsäule. Die Erkrankung tritt gehäuft ab dem 60. Lebensjahr auf mit deutlicher Zunahme im höheren Lebensalter. Jährlich gibt es pro 100.000 Einwohner etwa fünf Neuerkrankungen.
Ursachen
Veränderungen der Bandscheiben, Bänder und Wirbelgelenke
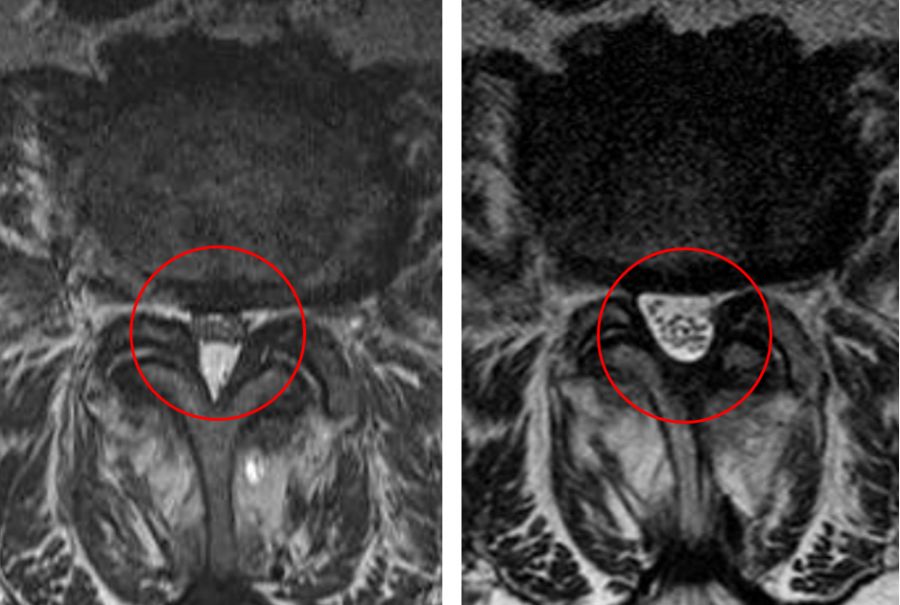
Die Weite des Spinalkanals wird bestimmt durch Bandscheiben, Bandstrukturen (Ligamentum flavum = gelbes Band) sowie die beidseitigen Wirbelgelenke. Eine verschleißbedingte Veränderung dieser Strukturen (Bandscheibenvorfall, Arthrose, Bandverdickung) kann jeweils für sich allein oder in Summe eine Einengung des Spinalkanals bewirken.
Der Verschleiß eines Wirbelsäulenabschnitts (Segments) beginnt in Regel in der Bandscheibe, welche im Verlauf der Jahre austrocknen kann und an Höhe verliert, zum Teil kommt es zu Vorwölbungen der Bandscheibe in Richtung Wirbelkanal (Spinalkanal). Diese Vorwölbung führt bereits zu einer Einengung des Wirbelkanals. Der Bandscheibenhöhenverlust führt zu einer Überlastung der zum gleichen Segment gehörigen kleinen Wirbelgelenke, welche eine Arthrose entwickeln.
Zu den typischen Kennzeichen einer Arthrose gehört unter anderem das Ausbilden von Knochenspornen am betroffenen Gelenk. Diese Knochensporne können zu einer Einengung des Wirbelkanals führen. Ein verschleißendes Segment zeigt eine sogenannte Mikro-Instabilität und der Körper bemüht sich, diese Instabilität auszugleichen, unter anderem durch eine Änderung der Zusammensetzung der Bänder des Segmentes sowie durch eine Verdickung dieser Bänder.
Im Wirbelkanal befinden sich die sogenannten gelben Bänder, welche in diesem Zusammenhang ebenfalls dicker werden (hypertrophieren). Da sie im knöchernen Wirbelkanal lokalisiert sind und im Falle des Dickenwachstums nicht nach außen hin ausweichen können, führt die Verdickung dieser Bänder zu einer Einengung des Wirbelkanals nach innen.
Typischerweise zeigen alle Patienten mit engem Spinalkanal eine Verdickung der gelben Bänder, zum Teil können auch Knochensporne an den Gelenken und Vorwölbungen der Bandscheibe hinzukommen.
Beeinträchtigung der Nerven
Im Spinalkanal verlaufen im Bereich der am häufigsten von einer Stenose betroffenen Lendenwirbelsäule vor allem Nerven, welche für die Versorgung der Beine zuständig sind, geschützt in einem sogenannten Hirnhautsäckchen (Duralschlauch).
Zwischen diesem Hirnhautsäckchen einerseits und der knöchernen Begrenzung des Spinalkanals sowie den verdickten gelben Bändern, Knochenspornen und Bandscheibenvorwölbungen andererseits verlaufen zahlreiche Blutgefäße.
Beim Gehen kommt es zu einer deutlichen Steigerung des Blutflusses in diesen Gefäßen. Dadurch schwellen sie an und üben Druck auf den Duralschlauch aus. Dies führt zu den für die Spinalkanalstenose typischen Schmerzen beim Gehen in beiden Beinen. Im Stand in Ruhe oder im Liegen nimmt der Gefäßdruck wieder ab und die Beinschmerzen reduzieren sich.
Zusätzlich zu den beidseitigen Beinbeschwerden können einzelne Nerven durch Druck bedingt Beschwerden auslösen (sogenannte radikuläre Schmerzen).
Weitere Einflussfaktoren
Weiterhin können Aussackungen der Gelenkkapsel (Synovialzysten) der kleinen Wirbelgelenke oder eine übermäßige Fettgewebsansammlung (epidurale Lipomatose) den Spinalkanal einengen.
Zudem kann auch die Position des Rumpfes die Weite des Spinalkanals beeinflussen. Bei Vornüberneigung erweitert sich anatomisch gesehen der Spinalkanal ein wenig, was zu einer Besserung der Beschwerden führt. Deshalb erleichtert ein Gehen in Vornüberneigung, zum Beispiel am Rollator, das Gehen der Patienten.
Symptome und Verlauf
Das Beschwerdebild der Spinalkanalstenose kann sich in zwei charakteristischen Krankheitsbildern in unterschiedlicher Ausprägung manifestieren. Das Hauptsymptom sind Beinschmerzen beim Gehen.
Die zentrale Spinalkanalstenose verursacht häufig einen tiefsitzenden Rückenschmerz, bedingt durch die Verschleißprozesse, die mit der Erkrankung einhergehen (Bandscheibendegeneration, Arthrose der kleinen Wirbelgelenke, etc.). Eine Ausstrahlung über das Gesäß ein- oder beidseitig in die Ober- und Unterschenkel ist typisch. Bei der zentralen Spinalkanalstenose resultiert durch die zirkuläre Einengung (Kompression) des Duralschlauches eher eine beidseitige Symptomatik, wobei durchaus auch seitenbetonte radikuläre Beschwerden hinzutreten können.
Im Stand, im Liegen und beim Vorneigen des Rumpfes kommt es in der Regel zu einer Besserung der Beschwerden. Fahrradfahren ist deshalb häufig besser möglich als längeres Gehen. Die Beinbeschwerden zwingen die Patienten, nach kurzen Gehstrecken Pausen zu machen. Darauf basiert der Name „orthopädische Schaufensterkrankheit“ (Patienten können nur noch von einem zum anderen Schaufenster gehen und müssen dann kurz pausieren).
Je nach Ausprägung einer Stenose können auch Ruheschmerzen vorliegen. Rücken- und Beinschmerzen sowie ein Schweregefühl in den Beinen finden sich in bis zu 90 Prozent der Fälle. Lediglich ein Drittel der Patienten zeigt motorische oder sensible Auffälligkeiten an den Beinen (zum Beispiel Taubheitsgefühle oder Missempfindungen). Neurologische Auffälligkeiten (bis hin zu Funktionsstörungen der Blasen- oder Darmentleerung) sowie akute echte Muskellähmungen sind selten.
Einengungen im Recessus lateralis (seitliche Nischen im Spinalkanal) führen im Gegensatz zur zentralen Spinalkanalstenose eher zu einem im Vordergrund stehenden Druckphänomen an einer einzelnen Nervenwurzel mit dazugehöriger einseitiger Beinschmerzsymptomatik und eher nachrangigen Rückenschmerzen. Hier kommt es nicht zu einer zirkulären Kompression des Duralschlauches. Es treten gehäuft sensible oder motorische Begleitsymptome auf. Schmerzen in Ruhe und auch das Ausbleiben einer Linderung von Beschwerden im Sitzen charakterisieren eine Recessus lateralis Stenose.
Neben dem typischen Beinschmerz bei Druck auf die sogenannte L5-Nervenwurzel, welcher bei der am häufigsten vorkommenden Spinalkanalstenose in Höhe des vierten und fünften Lendenwirbels (L4/L5) auftritt, liegt häufig auch ein klassischer „Po-Schmerz“ vor, der durch die Versorgung der „Po-Muskulatur“ (Glutealmuskulatur) durch diesen Nerv bedingt ist.
Eine Spinalkanalstenose entwickelt sich fast immer etwa ab dem 50. Lebensjahr und schreitet langsam voran. Entsprechend beginnen die Beschwerden nicht plötzlich, sondern steigern sich über die Monate und Jahre. Der Bewegungsradius der Patienten reduziert sich zunehmend. Längere Spaziergänge werden gemieden, ebenso das Einkaufengehen, später auch soziale Veranstaltungen und Treffen mit Freunden. Schlussendlich vermeiden Patienten es dann, überhaupt das Haus zu verlassen. Dies führt zu einer erheblichen Einschränkung der Lebensqualität.
Diagnose
Patientenbefragung (Anamnese)
Die Beschreibung der typischen Schmerzen und subjektiven Beschwerden in Kombination mit dem passenden Alter legt bereits den Grundstein der Verdachtsdiagnose. Wichtig ist die Beschreibung des Verhältnisses zwischen Rücken- und Beinschmerz. Klagt der Patient über mehr Rückenschmerzen als Beinschmerzen, über ähnlich viel Rückenschmerz wie Beinschmerz oder vor allem über Beinschmerzen? Dies hat eine Bedeutung bei der Therapiewahl, falls eine Operation notwendig wird.
Kernspintomographie (MRT)
Erhärtet wird die Diagnose durch eine MRT-Untersuchung. Hier kann die beste Aussage über Ausmaß und Ursache der Einengung von Spinalkanal und Recessus lateralis getroffen werden. Bandscheiben, Bandstrukturen und Gelenke können ebenso wie Nerven gut differenziert werden. Zudem ist diese radiologische Untersuchungstechnik ohne Strahlenbelastung. Synovialzysten sind hervorragend abbildbar.
Computertomographie (CT)
Eine CT-Untersuchung ist nur dann sinnvoll, wenn ein MRT nicht gemacht werden kann (bei Patienten mit Platzangst, Herzschrittmacher, etc.) oder wenn es um die exakte Beurteilung von knöchernen Strukturen gehen soll (zum Beispiel Knochensporn). Eine konventionelle Myelographie (Einbringen von Kontrastmittel mit einer Nadel in den Spinalkanal und Röntgen-Kontrolle der Verteilung des Kontrastmittels) mit anschließendem CT ist nur noch in Ausnahmefällen notwendig (zum Beispiel bei voroperierten Patienten mit Implantaten).
Röntgen
Röntgenaufnahmen der Wirbelsäule im Stand in zwei Ebenen dienen der Orientierung bezüglich der Statik der Wirbelsäule. Fehlstellungen wie eine Skoliose oder Kyphose können hier identifiziert werden. Sogenannte Funktions-Röntgen-Aufnahmen sind bei Verdacht auf eine relevante Instabilität des engen Wirbelsäulensegmentes sinnvoll. Alternativ kann der Vergleich der im Liegen angefertigten MRT-Untersuchung mit dem im Stand durchgeführten Röntgen Hinweise auf Instabilitäten liefern.
Vorstellung bei weiteren Fachärzten
Zum Ausschluss der gefäßbedingten Schaufensterkrankheit (sogenannte periphere arterielle Verschlusskrankheit, PAVK) werden Patienten bei Verdacht auf begleitende Gefäßverengungen der Beine bei einem Facharzt für Gefäßchirurgie vorgestellt.
In Einzelfällen kann eine Vorstellung beim Neurologen erfolgen, zum Beispiel zur elektrophysiologischen Untersuchung (Messung der Nervenfunktion) oder zum Ausschluss einer Polyneuropathie (Erkrankung der kleinsten Nervenendigungen, unabhängig von der Wirbelsäule).
Therapie und Nachsorge
Da in der Regel keine akuten Muskellähmungen vorliegen oder drohen, richtet sich die Behandlung der Spinalkanalstenose immer nach der individuellen Lebensqualität der Patienten. Es geht darum, diese so zu verbessern, dass die Patienten zufrieden sind und die Dinge im Leben tun können, die für sie wichtig sind.
Konservative Therapie
Zunächst sollte jeder Patient konservativ behandelt werden (außer im Falle von frischen, echten, alltagsrelevanten Lähmungen). Die konservative Therapie beinhaltet die Aufklärung und Information des Patienten, die Anleitung zu einem aktiven Lebensstil, Physiotherapie, begleitende physikalische Therapiemaßnahmen und eine medikamentöse Therapie sowie im Einzelfall röntgengesteuerte Injektionen im Bereich der Wirbelsäule.
Bleibt der Schmerz dauerhaft bestehen (Chronifizierung), kann bei mäßig ausgeprägten Stenosen eine sogenannte multimodale Schmerztherapie erfolgen auf Basis des Bio-Psycho-Sozialen Modells. Dies berücksichtigt, dass neben den körperlichen, also biologischen Veränderungen auch psychologische und soziale Auswirkungen vorliegen und behandelt werden sollten.
Operative Therapie
Führen konservative Maßnahmen nicht zu einer Besserung, die für den Patienten zufriedenstellend ist, sollten operative Therapien diskutiert werden. Gründe für eine Operation können neben einem therapieresistenten Beschwerdeverlauf ausgeprägte Schmerzen, die Reduzierung der Gehstrecke und Standzeit sowie natürlich neurologische Defizite sein.
Ziel der Operation ist primär, den Spinalkanal im Bereich der Einengung zu erweitern und somit den Nerven genug Platz zu verschaffen. Diese sogenannte Dekompression hat primär das Ziel der Besserung der Beinbeschwerden. Es gibt zahlreiche operative Techniken der Dekompression. Moderne, Mikroskop-gestützte Verfahren in minimalinvasiver Technik sind hierbei in den Vordergrund getreten.
Grundsätzlich sollte so sparsam wie möglich (das heißt stabilitätserhaltend) aber so ausgiebig wie nötig dekomprimiert werden. Eine alleinige Dekompression ist sinnvoll bei Patienten, die vor allem Beinbeschwerden beklagen (weniger Rückenschmerzen) und die keine relevanten Hinweise auf eine Instabilität zeigen. Die operative Dekompression des Spinalkanals ist eine der häufigsten und auch erfolgreichsten Operationen weltweit. Bei überschaubarem Risiko ist der zu erwartende Gewinn an Lebensqualität erheblich.
Patienten mit einer Instabilität zusätzlich zur Spinalkanalstenose sollten ergänzend zur Dekompression eine operative Stabilisierung, in der Regel eine sogenannte Instrumentationsspondylodese erhalten. Patienten, die zusätzlich zu ihren Beinschmerzen auch über relevante Rückenschmerzen klagen, profitieren häufig ebenfalls von einer zusätzlichen Spondylodese. Das Ziel des Eingriffs ist die Stabilisierung des Wirbelsäulenabschnitts und damit eine größtmögliche Reduzierung der Rückenschmerzen, die durch die degenerierte Bandscheibe oder die Arthrose der Wirbelgelenke bedingt sind. Derartige Stabilisierungseingriffe werden in der Regel mit dem Dekompressioneingriff kombiniert und gleichzeitig durchgeführt.
Eine weitere operative Option zur Erweiterung des Spinalkanals bei nur mäßig ausgeprägter Spinalkanalstenose ist die Implantation eines Interspinösen Implantates (Implantat, welches sich zwischen den beiden Dornfortsätzen benachbarter Wirbel abstützt, diese Wirbel moderat auseinander drückt, so einen Rundrücken (Kyphose) erzeugt und dadurch den Spinalkanal etwas erweitert, ähnlich dem Effekt, der beim Vornüberneigen beim Patienten entsteht). Diese Implantate haben sich bislang nicht relevant durchgesetzt und können nicht als Routine-Verfahren betrachtet werden.
Nachsorge
Bei unauffälligem Operationsverlauf können Patienten bereits am Operationstag wieder aufstehen. Eine Versorgung mittels stabilisierender Orthese stellt eine Ausnahme dar. Nach Abschluss der Wundheilung ist eine krankengymnastische Stabilisierung der Rumpfmuskulatur sinnvoll. Das neuerliche Eintreten einer Stenose in einem bereits voroperierten Bereich stellt eine Ausnahme dar. Dem postoperativen Schmerzbild angepasst kann zeitweise eine adäquate Schmerzmedikation verabreicht werden.
Der Patient selbst kann durch Erhalt eines guten Funktionszustandes der Rumpfmuskulatur und durch eine Kontrolle seines Gewichtes sowohl vor als auch nach der Operation zu einer positiven Beeinflussung des symptomatischen Beschwerdebildes beitragen.
Literatur und weiterführende Links
- Korge, A.: Die mikroskopische Over-the-Top-Dekompression der lumbalen Spinalstenose. Leading Opinions Orthopädie, 2009; 01: 24-27.
- Kothe. R. / Ulrich, C. / Papavero, L.: Die lumbale Spinalkanalstenose. Orthopädie und Unfallchirurgie up2date 3, 2008; 301-316.




