Skoliosen / Kyphosen
Bei Skoliosen und Kyphosen handelt es sich um Fehlstellungen der Wirbelsäule (Deformitäten), die in der Regel mit Rückenschmerzen einhergehen. Ist bei den meisten Kyphosen nur eine Ebene von der Deformität betroffen (krankhafte Krümmung der Wirbelsäule in Seitenansicht: Rundrückenbildung), liegt bei den meisten Skoliosen eine dreidimensionale Problematik vor (krankhafte Rotation sowie Krümmung der Wirbelsäule in Seiten- und Frontalansicht). Zahlreiche Grunderkrankungen können zu den verschiedenen Formen der Skoliosen und Kyphosen führen, sodass es sich nicht um ein einheitliches Problem handelt.
Häufigkeit
Die Häufigkeiten der verschiedenen Deformitäten variieren sehr stark abhängig vom Typ der Deformität. Die idiopathische Skoliose tritt mit einer Häufigkeit zwischen 0,5 und 5 Prozent auf, eine Scheuermann-Kyphose findet sich mit einer Häufigkeit von bis zu 10 Prozent in der Bevölkerung. Bei bestimmten Patientengruppen können die Häufigkeiten sehr hoch sein: 90 Prozent der Patienten mit einer Muskeldystrophie Duchenne entwickeln eine Skoliose, nahezu alle Patienten, die vor dem zehnten Lebensjahr eine Querschnittlähmung erlitten haben, entwickeln eine Deformität.
Ursachen
Skoliosen und Kyphosen können zahlreiche unterschiedliche Ursachen haben. Jede Art der Skoliose oder Kyphose hat ihre Eigenart und unterscheidet sich zum Teil erheblich in Bezug auf Symptomatik, Verlauf, Prognose, Diagnostik und Behandlung.
Die häufigsten Ursachen und somit Typen von Skoliosen:
Idiopathische Skoliose:
Die Ursache ist nicht abschließend geklärt. Genetische Faktoren spielen eine Rolle, vor allem Mädchen und Frauen sind betroffen. Hormonelle Faktoren werden diskutiert. Patienten mit idiopathischer Skoliose sind meist mit Ausnahme der Skoliose gesund.
Neuromuskuläre Skoliose:
Dies ist eine sehr große inhomogene Gruppe von Skoliosen. Als Grunderkrankung liegt eine häufig den gesamten Körper betreffende Muskel- und/oder Gehirn-/Rückenmark-/Nervenerkrankung zugrunde, die dazu führt, dass das Zusammenspiel von Muskeln, Nervensystem und Skelettsystem nicht normal funktioniert und schlussendlich ein Fehlwachstum der Wirbelsäule resultiert. Zu diesem Typ der Skoliose gehören zum Teil Patienten, die sehr schwer durch die Grunderkrankung beeinträchtigt werden.
Degenerative Skoliose:
Dieser Typ der Skoliose entsteht im Laufe des Erwachsenen-Lebens, meist ab über 60 Jahren, durch Verschleißerscheinungen der Wirbelsäule, die meist an der Lendenwirbelsäule auftreten. und oft asymmetrisch verlaufen. Dies führt dazu, dass es zu Verkippungen zwischen benachbarten Wirbeln kommt, die schlussendlich zu einer Skoliose führen.
Congenitale Skoliose:
Bei dieser Form der Skoliose liegen von Geburt an Fehlbildungen der Wirbelsäule vor, zum Beispiel asymmetrisch angelegte Wirbel, zusätzliche Wirbel, knöcherne Spangenbildungen über mehrere Wirbel.
Sonstige Skoliosen (zum Beispiel im Rahmen bestimmter Syndrom-Erkrankungen)
Die häufigsten Ursachen und somit Typen von Kyphosen:
Scheuermann-Kyphose:
Dabei handelt es sich um eine typische Rundrückenbildung aufgrund von Wachstumsstörungen benachbarter Wirbel im Bereich der sogenannten Boden- und Deckplatten, die häufig in der Jugend in Erscheinung tritt (Einzelheiten: siehe link Morbus Scheuermann).
Congenitale Kyphose:
Hier liegt eine ähnliche Ursache wie bei congenitalen Skoliosen vor. Von Geburt an besteht eine Fehlbildung der Wirbelsäule in einem bestimmten Bereich, welche zur Kyphose führt.
Anschlusssegmentkyphose:
Hier handelt es sich um ein Nach-vorne-Kippen der direkt an einen „versteiften“ Wirbelsäulenabschnitt angrenzenden Wirbelsäule, meist oberhalb, seltener unterhalb. Zahlreiche Gründe für ein solches Phänomen werden in der wissenschaftlichen Welt diskutiert, abschließend ist diese Kyphose noch nicht vollständig aufgeklärt.
Osteoporosebedingte Kyphose:
Bei älteren Menschen können einzelne Wirbel aufgrund ihrer schlechten Knochenqualität zusammensintern, das heißt eine Keilform entwickeln. Dies führt schlussendlich zu einer Rundrückenbildung.
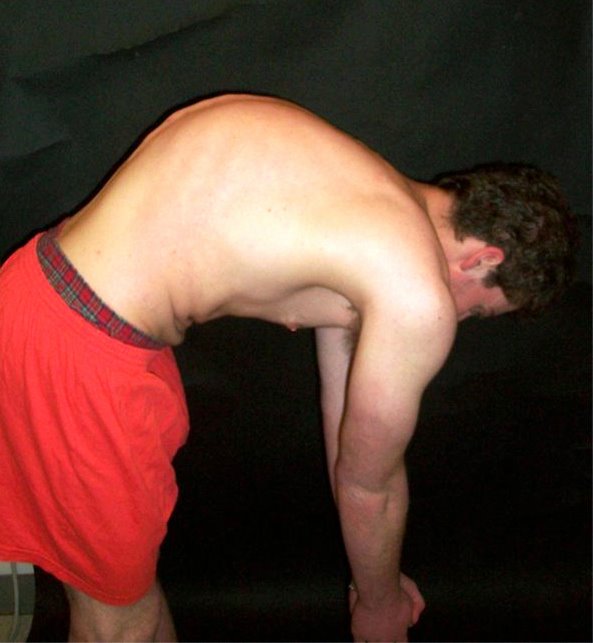
Symptome und Verlauf
Die Symptome und der Verlauf der Erkrankung sind für jeden Typ der Deformität in Abhängigkeit vom Alter des Patienten und dem Ausmaß der Wirbelsäulenkrümmung (Messung mithilfe des sogenannten Cobb-Winkels) unterschiedlich.
Beispielhaft für idiopatische jugendliche Skoliose-Patienten:
Sie sind häufig subjektiv nahezu beschwerdefrei, haben nur selten Rückenschmerzen, keine neurologischen Ausfälle, können allerdings an ihrer Deformität psychisch in unterschiedlichem Ausmaß leiden. Der Verlauf ist abhängig vom Patientenalter und dem Cobb-Winkel. Risikofaktoren für eine rasche Verschlechterung der Skoliose sind vor allem ein Cobb-Winkel von über 30 Grad bei Erstdiagnose und ein langes noch verbleibendes Restwachstum. Ein Patient mit einem 35 Grad Cobb-Winkel hat im Alter von elf Jahren eine Wahrscheinlichkeit für eine relevante Verschlechterung von 90 Prozent, im Alter von 14 Jahren von 70 Prozent und im Alter von 16 Jahren von 30 Prozent.
Diagnose
Klinisch, das heißt in der körperlichen Untersuchung, fallen typische Veränderungen bei Skoliosen bzw. Kyphosen auf:
Bei Skoliosen finden sich in der Ansicht des Rückens von hinten häufig ein Beckenschiefstand, ein Schulterschiefstand, ein asymmetrisches Taillendreieck, eine Abweichung des Lotes von der unteren Halswirbelsäule in Bezug auf die Mitte des Beckens und ein prominenter Rippenbuckel sowie ein Lendenwulst. Im sogenannten Vorneigetest (maximale Rumpfneigung nach vorne bei gestreckten Beinen im Stand) sind Rippenbuckel und Lendenwulst am deutlichsten sichtbar.
Bei Kyphosen fällt entweder in der seitlichen Ansicht eine Rundrückenbildung („Buckel“) im Bereich der Brustwirbelsäule oder eine Aufhebung des normalen Hohlkreuzes der Lendenwirbelsäule auf. Die Gesamtstatik der Wirbelsäule in der seitlichen Ansicht ist sehr wichtig. Im Stand sollten der Kopf und der Oberkörper mittig über dem Becken positioniert sein, um die Balance des Körpers zu halten und um möglichst wenig Muskel-Haltearbeit zur Aufrechterhaltung der Balance zu benötigen. Wandern Kopf und Oberkörper in Bezug auf das Becken nach vorne, kann dies katastrophale Folgen für die Statik haben mit schwerwiegenden klinischen Konsequenzen für den Patienten.
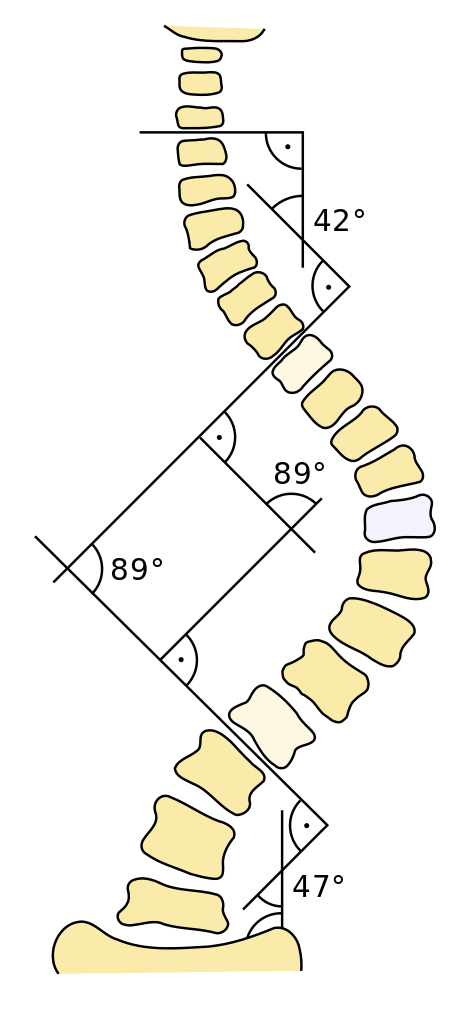
Das Ausmaß der Wirbelsäulendeformität wird auf im Stand angefertigten Röntgenaufnahmen der gesamten Wirbelsäule in zwei Ebenen ausgemessen. Dabei ist es wichtig, die gesamte Wirbelsäule inklusive des Beckens in Relation zur Wirbelsäule zu untersuchen. Das Ausmaß einer skoliotischen oder kyphotischen Krümmung wird nach dem gleichen Vermessungsprinzip (Cobb-Winkel-Bestimmung in Grad) erfasst.
Skoliose-Vermessung
Bei einer Skoliose-Vermessung ist zu berücksichtigen, dass die Wirbelsäule im Normalzustand von vorne betrachtet (Frontalebene) gerade verläuft, das heißt es liegt bei einer gesunden Wirbelsäule keine Krümmung vor. Bei minimalen Krümmungen in der Frontalebene von kleiner als 10 Grad spricht man von einer skoliotischen Fehlhaltung und noch nicht von einer Skoliose. Ab 10 Grad ist die Diagnose einer Skoliose gerechtfertigt. Wenn möglich werden alle vorhandenen Krümmungen der Wirbelsäule in der Frontalebene vermessen und bewertet. Skoliosen weisen in der Regel nicht nur Veränderungen in der Frontalebene auf, sondern auch eine krankhafte Rotation der Wirbel und ein verändertes seitliches Profil.
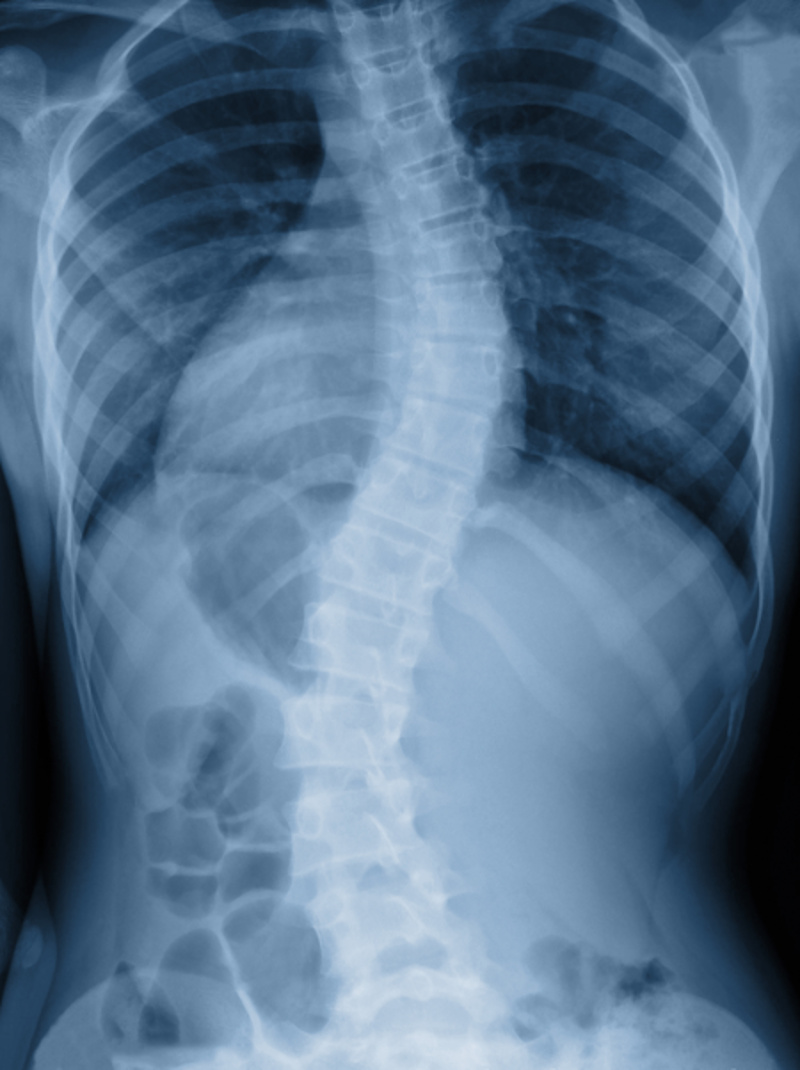
Kyphose-Vermessung
Bei einer Kyphose-Vermessung im seitlichen Röntgenbild ist zu berücksichtigen, wie ein gesundes seitliches Wirbelsäulenprofil aussieht. Im Bereich der Hals- und Lendenwirbelsäule ist eine sogenannte Lordose (Hohlkreuz) normal (Krümmung der Lendenwirbelsäule von circa -35 bis -55 Grad), im Bereich der Brustwirbelsäule eine sogenannte Kyphose (Rundrücken, circa 20 bis 40 Grad), der Bereich des Überganges zwischen Brust- und Lendenwirbelsäule sollte relativ gerade sind.
Weitere bildgebende Verfahren
Ein MRT ist nicht zwingend bei jeder Wirbelsäulen-Deformität durchzuführen. In besonderen Situationen, zum Beispiel bei angeborenen (congenitalen) Deformitäten, Deformitäten mit neurologischen Ausfällen, im Rahmen der Operationsplanung, etc. ist ein MRT sinnvoll zur Beurteilung von Rückenmark, Nerven, Bandscheiben, Knochen und von etwaigen Fehlbildungen.
Ein CT ist nur selten notwendig, lediglich dann, wenn es um die Beurteilung knöcherner Strukturen geht, zum Beispiel bei älteren Patienten mit hochgradigen Deformitäten, bei denen eine Operation bevorsteht und bei denen man nach schon vorhandenen knöchernen Überbrückungen in bestimmten Wirbelsäulenabschnitten suchen möchte.
Neben Röntgenuntersuchungen gibt es für Verlaufsbeobachtungen die Möglichkeit einer strahlungsfreien Rasterstereographie-Untersuchung. Diese ersetzt Röntgenbilder nicht vollkommen, kann aber eine sehr sinnvolle Ergänzung darstellen. Da Kinder und Jugendliche mit Deformitäten über viele Jahre hinweg regelmäßig, häufig halbjährlich, kontrolliert werden, ist es ein üblicher Algorithmus, einmal pro Jahr eine Röntgenuntersuchung durchzuführen und einmal pro Jahr eine Rasterstereographie, jeweils um 6 Monate versetzt. So kann die Rasterstereographie zu einer deutlichen Reduktion der Röntgenuntersuchungen beitragen.
Vor Operationen sind weitere spezielle Röntgenaufnahmen sinnvoll, um die Flexibilität der Wirbelsäulenbereiche zu untersuchen.
Therapie und Nachsorge
Die Therapie richtet sich nach dem Typ der Deformität, dem Alter des Patienten, seinen körperlichen Beschwerden und dem Ausmaß der Deformität.
Beispielhaft für idiopathische jugendliche Skoliose-Patienten:
Noch im Wachstum befindliche Patienten, die keine oder nur sehr milde Beschwerden haben und eine nur sehr milde Skoliose (unter 25 Grad bei Krümmungen der Brustwirbelsäule, unter 20 Grad bei solchen der Lendenwirbelsäule) aufweisen, können ausreichend mit skoliosespezifischer Physiotherapie und rumpfstabilisierenden Übungen in Eigenregie behandelt werden. Sport ist erlaubt. Wichtig sind regelmäßige Kontrolluntersuchungen, in der Regel halbjährlich, bis das Skelett vollständig ausgewachsen und ausgereift ist.
Überschreitet die Deformität ein gewisses Maß (an der Brustwirbelsäule 25 bis 50 Grad Cobb-Winkel; an der Lendenwirbelsäule 20 bis 40 Grad) und befindet sich der Patient noch im Wachstum (das heißt die Wirbelsäule ist noch flexibel genug), ist zusätzlich zu Physiotherapie und Eigenübungen eine regelmäßige Korsett-Therapie sinnvoll. Diese hat das Ziel, eine Verschlechterung der Skoliose zu vermeiden. Realistisch ist, dass bei den meisten Patienten nach Beendigung der Korsett-Therapie ein ähnlicher Cobb-Winkel vorhanden ist wie zu Beginn der Therapie. Röntgenkontrollen im Korsett während der oft mehrjährigen Therapie zeigen natürlich deutliche Besserungen im Vergleich zur Ausgangslage, nach Beendigung der Therapie nach Abschluss des Wachstums kann solch eine Korrektur aber in der Regel nicht gehalten werden. Eine erfolgreiche Therapie liegt dann vor, wenn es nicht zu einer Verschlechterung gekommen ist. Eine Korsett-Therapie ist besonders effektiv, wenn sie tagsüber und nachts durchgeführt wird. Sport ist erlaubt (ohne Korsett). Ähnlich einem jungen Baum, dessen Wuchsrichtung man nur durch permanente und nicht stundenweise Schienung an einen Pfahl korrigieren kann, ist eine Korsetttherapie auch nur sinnvoll, wenn sie quasi permanent über in der Regel mehrere Jahre erfolgt. Eine Korsett-Therapie zur Korrektur ist nur angebracht, wenn die Wirbelsäule noch weich und formbar ist, das heißt während des Wachstums des Patienten. Beim Erwachsenen verfolgt sie nicht mehr das Ziel der Korrektur, sondern vor allem das Ziel der Stabilisierung.
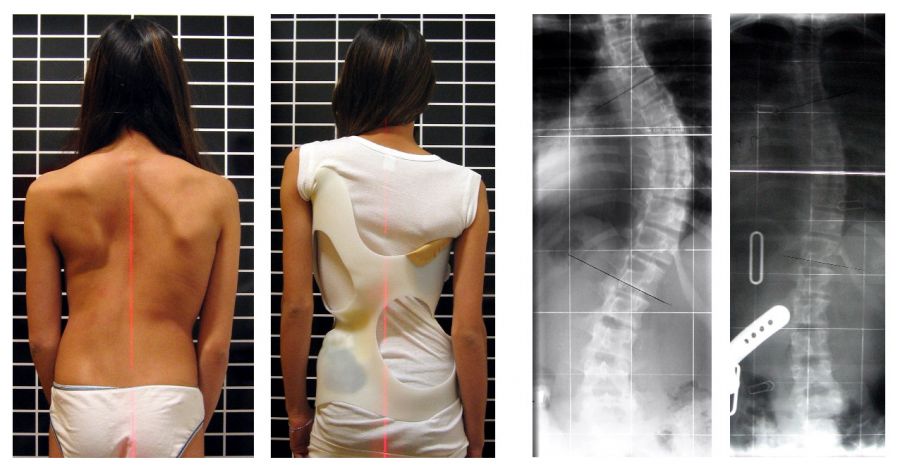
Überschreitet das Ausmaß der Skoliose weitere Grenzwerte (Brustwirbelsäule circa 50 Grad, Lendenwirbelsäule circa 40 Grad), so ist ein Korsett nicht mehr geeignet, die Skoliose zu behandeln und es wird eine operative Korrektur empfohlen. Dabei wird im betroffenen Wirbelsäulenabschnitt jeder Wirbel mit Implantaten, heutzutage in der Regel mit Schrauben (alternativ mit Haken oder Bändern) besetzt, die dann mittels stabiler Stäbe die Wirbelsäule in der korrigierten Form halten. Dieser Eingriff wird unter permanenter Kontrolle der Rückenmarksfunktion durchgeführt, um die Sicherheit des Patienten zu gewährleisten. Langfristig verknöchern die so miteinander durch Implantate verbundenen Wirbel miteinander zu einem langen soliden Wirbelsäulenabschnitt („knöcherne Stockbildung“), was zu einer mechanischen Entlastung der Implantate führt. Die Implantate werden in der Regel belassen und müssen nicht entfernt werden. Der operierte Patient kann direkt nach der Operation seine Wirbelsäule belasten und mobilisiert werden. Nach der Operation ist ein Sportverbot von vier bis 12 Monaten sinnvoll. Operierte Patienten werden regelmäßig in entsprechenden Ambulanzen nachkontrolliert.
Literatur und weiterführende Links
Informationen der Scoliosis Research Society:
http://www.srs.org/german/patient_and_family/scoliosis/