Thrombose
Bei einer Thrombose kommt es zur Bildung eines Gerinnsels (Thrombus) in einem Blutgefäß. Oft treten diese Gerinnsel in den Beinvenen auf. Ein besonders hohes Risiko für Thrombosen besteht bei orthopädischen Operationen. Deshalb ist hier eine effektive Thromboseprophylaxe längst Routine.

Kommt es in den Venen eines lebenden Menschen zur Gerinnung von Blutbestandteilen, nennt man das eine Thrombose [1]. Bei der akuten tiefen Bein- und Beckenvenenthrombose (TVT) handelt es sich um eine teilweise oder vollständige Verlegung der Leit- und/oder Muskelvenen durch Blutgerinnsel [2]. Ein körpereigenes System zur Auflösung von Blutgerinnseln (Fibrinolysesystem) ist normalerweise in der Lage, das Wachstum eines Gerinnsels zu stoppen und auch Gerinnsel aufzulösen. Es kann aber durch die Verlangsamung des Blutflusses und weitere eventuell bestehende Risiken wie Bettlägerigkeit oder Gipsruhigstellung, zu einem nach zentral fortschreitenden Wachstum eines Gerinnsels kommen. Dadurch werden immer größere Venen verlegt und der Blutabfluss aus dem Bein behindert. Das Bein schwillt an und schmerzt. Die zarten Venenklappen werden zerstört und der Blutfluss in den Venen kehrt sich um. Wenn sich das Gerinnsel oder Teile davon ablösen, kann eine Lungenembolie entstehen. Das Gerinnsel blockiert die Lungenarterien und das Herz kann den Widerstand nicht mehr überwinden und steht still. Nur die frühzeitige Diagnose und Einleitung einer wirksamen Behandlung bewirken einen Stopp des Thrombuswachstums, vermindern das Risiko für eine Lungenembolie und fördern die spätere Wiedereröffnung der Venen.
Häufigkeit
Die tiefe, symptomatische Bein- und Beckenvenenthrombose betrifft jährlich in der Allgemeinbevölkerung 90 bis 130 auf 100.000 Einwohner. Die Lungenembolie ist dabei die gefährlichste Komplikation. Mehr als 95 Prozent aller Lungenembolien werden durch eine Phle-bothrombose verursacht, wobei das Risiko mit der Ausdehnung der Thrombose zunimmt.
Ursachen
Bei der Entstehung einer Thrombose spielen verschiedene Faktoren eine Rolle: Veränderungen der Blutgefäßwände, die Blutzusammensetzung und die Strömungsgeschwindigkeit des Blutes.
Bekannt sind in diesem Zusammenhang folgende Risikofaktoren:
- Internistische Erkrankungen, vor allem Tumorleiden
- Verletzungen und Operationen
- Erbliche Übergerinnbarkeit des Blutes
- Frühere Thrombosen
- Alter über 60 Jahre und Übergewicht
Symptome und Verlauf
Symptome wie Ödeme (Schwellung aufgrund von Flüssigkeitseinlagerung), Schmerzen, Spannungsgefühl, eine leicht bläuliche Hautfarbe, verstärkte Venenzeichnung sowie Waden- und Sohlen-Druckschmerz können bei ambulanten Patienten auf eine Beinvenenthrombose hinweisen. Es gibt jedoch auch eine Vielzahl anderer Ursachen, die derartige Symptome auslösen können. Bei bettlägerigen Patienten verläuft die TVT oft asymptomatisch, was eine Diagnose der Thrombose erschwert [2].
Eine mögliche Spätkomplikation der Beinvenenthrombose ist das postthrombotische Syndrom mit chronisch venöser Insuffizienz. Infolge einer dauerhaften Schädigung der Venenklappen kommt es zu einer Blutstauung in den betroffenen Beinen. Die Beine schwellen an und die Haut sowie die Unterhaut werden nicht ausreichend mit Sauerstoff und Nährstoffen versorgt. Dadurch kommt es letztlich zu einem „offenen Bein“ (Ulcus cruris), einem schmerzhaften und lange nicht abheilenden Geschwür.
Diagnostik
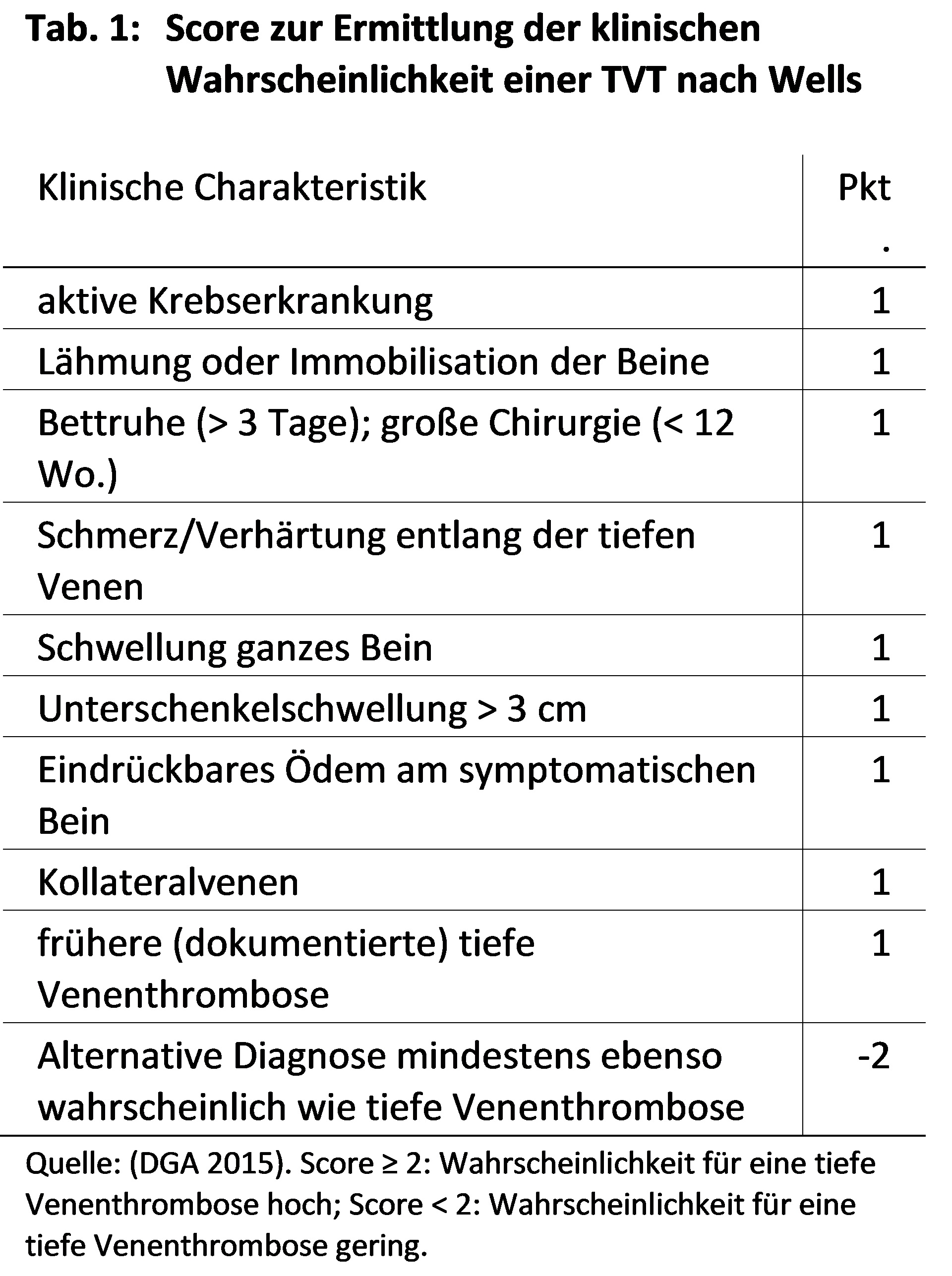
Der Wells-Score (siehe Abbildung 1) bietet dem Arzt eine erste Möglichkeit, die Wahrscheinlichkeit einer Beinvenenthrombose abzuschätzen.
Mit dem D-Dimer-Test kann außerdem ermittelt werden, ob das Gerinnungssystem aktiviert ist. Hierbei werden die D-Dimere (Abbauprodukte, die bei der Auflösung von Gerinnseln entstehen) im Blut bestimmt. Ein hoher Wert im D-Dimer-Test unterstützt die Diagnose einer Venenthrombose, bei einem normalen Wert ist eine Thrombose schon sehr unwahrscheinlich.
Beweisend ist in 98 Prozent aller Fälle der Kompressionsultraschall. Damit kann ein erfahrener Untersucher fast immer eine Beinvenenthrombose nachweisen oder ausschließen. Eine Röntgenuntersuchung der Venen mit Kontrastmittel (Phlebographie) wird nur in seltenen Ausnahmefällen und bei besonderen Fragestellungen vorgenommen. Verlegungen der Becken- oder Bauchvenen untersucht man mit Magnetresonanz- und Computertomographie. Damit kann auch eine Lungenembolie festgestellt werden.
Verhütung einer Venenthrombose (Prophylaxe)
Aufgrund der Häufigkeit und der Gefährlichkeit einer Venenthrombose ohne Prophylaxe muss bei allen Patienten das Risiko einer Thrombose bedacht und vermindert werden. Bei jedem Patienten wird individuell unter Beachtung seines persönlichen Risikos über Maßnahmen zur Thromboseverhütung entschieden.
Risikoabschätzung
Ein geringes Risiko haben kleine operative Eingriffe und Verletzungen ohne oder mit geringem
Weichteilschaden. Länger dauernde Operationen und eine gelenkübergreifende Ruhigstellung der unteren Extremität im Hartverband, sowie arthroskopische (minimalinvasive) Operationen an den Hüft- und Kniegelenken haben ein mittleres Risiko. Ein hohes Risiko beinhalten größere Eingriffe in der Bauch- und Beckenregion bei bösartigen Tumoren oder entzündlichen Erkrankungen, das Polytrauma (mehrere gleichzeitig erlittene Verletzungen in verschiedenen Körperregionen), schwerere Verletzungen der Wirbelsäule, des Beckens und/oder der Beine, große Eingriffe an Wirbelsäule, Becken, Hüft- oder Kniegelenk, sowie große operative Eingriffe in der Brust-, Bauch- und/oder Beckenregion.
Zusätzlich müssen persönliche Risiken des Patienten im Hinblick auf seine inneren Erkrankungen bewertet werden. Dazu zählen mit niedrigem Risiko Infektionen oder akut-entzündliche Erkrankungen ohne Bettlägerigkeit. Die akute Herzinsuffizienz, die schwere COPD (chronisch obstruktive Lungenerkrankung), eine Infektion oder akut-entzündliche Erkrankung mit strikter Bettlägerigkeit und ein bösartiger Tumor zählen zu den mittelschweren Risiken. Das größte Risiko tragen Patienten nach einem Schlaganfall, während einer Intensivtherapie und unter Beatmung.
Maßnahmen zur Thromboseverhütung
Je nach Ergebnis der Risikoabschätzung wendet man Basismaßnahmen wie frühe Mobilisation, Bewegungsübungen, Anleitung zu Eigenübungen, physikalische Maßnahmen, wie zum Beispiel medizinische Thromboseprophylaxestrümpfe oder intermittierende pneumatische Kompression (Ausüben von Druck auf eine Körperregion mittels einer luftgefüllten Manschette), sowie medikamentöse Maßnahmen an.
Bei ambulanten Patienten mit kleinen Operationen, die nicht zu einer Einschränkung der Beweglichkeit führen, darf man auf eine Thromboseprophylaxe verzichten. In den meisten Fällen von mittlerem und hohem Risiko werden die verschiedenen Maßnahmen kombiniert. Da heute die stationäre Behandlung meist nur sehr kurz dauert und viele Patienten entlassen werden, bevor sie ganz gesund sind, muss die Thromboseprophylaxe auch zuhause oder in der Reha fortgesetzt werden. In allen Fällen mit mittlerem und hohem Risiko erfolgt heute eine medikamentöse Behandlung. Zugelassen sind Heparin, niedermolekulare Heparin-Präparate und die sogenannten NOAKs (neue orale Antikoagulanzien). Diese müssen nicht unter die Haut gespritzt werden, sondern werden als Tabletten eingenommen. Sie haben aber nur eine Zulassung zur Thromboseprophylaxe bei Hüft- und Kniegelenk-Prothesen, nicht aber bei Knochenbrüchen und Arthroskopien.
Im Zusammenhang mit der Gabe von Medikamenten zur Thromboseverhütung muss stets das erhöhte Blutungsrisiko bei Operationen und rückenmarksnahen Anästhesien bedacht werden.
Dauer der Prophylaxe
Die Dauer der Maßnahmen zur Thromboseverhütung orientiert sich am Fortbestehen der Risikofaktoren. Ist das Thromboserisiko weiterhin deutlich erhöht, sollte eine medikamentöse Prophylaxe länger fortgeführt werden. Dies empfiehlt sich ebenfalls nach orthopädischen oder unfallchirurgischen Eingriffen am Hüftgelenk (für vier bis fünf Wochen) sowie am Kniegelenk (für ein bis zwei Wochen) und nach Tumoroperationen im Bauch- oder Beckenbereich (für vier bis fünf Wochen).
Literatur und weiterführende Links
1. Herold, G.: Innere Medizin. Köln: Dr. Gerd Herold, 2013.
2. DGA: S2k-Leitlinie: Diagnostik und Therapie der Venenthrombose und der Lungenembolie. AWMF Leitlinien-Register-Nr. 065/002. Berlin: Dt. Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin, 2015.
AQUA-Institut: Thrombose, Diagnostik und Prophylaxe. Im Rahmen des Vertrags zur Versorgung in dem Fachgebiet der Orthopädie in Baden-Württemberg gemäß § 73c SGB V zwischen AOK Baden-Württemberg, BNC, Bosch BKK, BVOU und MEDIVERBUND AG. Göttingen: AQUA – Institut für angewandte Qualitätsförderung und Forschung im Gesundheitswesen GmbH, 2017.
Encke, A. / Haas, S. / u.a.: S3-Leitlinie: Prophylaxe der venösen Thromboembolie (VTE). 2. komplett überarbeitete Auflage, Marburg: AWMF-Institut für Medizinisches Wissensmanagement, 2015.
