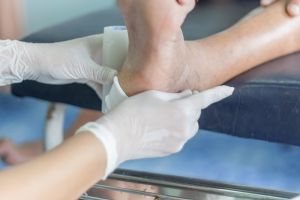
Diabetischer Fuß
Das diabetische Fußsyndrom (DFS) beschreibt den Symptomkomplex einer der Hauptkomplikationen des Diabetes mellitus. Einerseits bei Durchblutungsstörungen und andererseits bei Nervenleitungsstörungen, die typische Begleiterkrankungen des Diabetes mellitus darstellen, können gerade an den Füßen chronische Wunden entstehen, die eine schlechte Heilungsprognose haben und nicht selten zu Amputationen von Zehen oder sogar des ganzen Unterschenkels führen können.

Häufigkeit
Mehr als fünf Millionen Menschen in Deutschland leiden an einem Diabetes mellitus, 90 Prozent aller Betroffenen an Typ 2–Diabetes. Das DFS kann potenziell alle Patienten mit Diabetes mellitus betreffen. In Deutschland sollen bereits etwa vier bis zehn Prozent aller Patienten mit Diabetes unter einem DFS leiden.
Ursachen
Das diabetische Fußsyndrom stellt eine der am meisten gefürchteten Folgeerkrankungen des Diabetes mellitus dar. Im Rahmen eines nicht oder unzureichend kontrollierten Diabetes mellitus mit dauerhaft oder wiederkehrend zu hohem Zuckerspiegel (Hyperglykämie) kommt es durch die Zuckerablagerungen zu chronischen Schädigungen vieler Organsysteme, wobei für den diabetischen Fuß zwei Schädigungen entscheidend sind.
Grundsätzlich unterscheidet man zwischen der Schädigung der Nerven des Fußes, der diabetischen Neuropathie, und der Schädigung der Blutgefäße des Fußes, der diabetischen Angiopathie (pAVK). Die diabetische Neuropathie führt zu einer Polyneuropathie, welche mit schmerzlosen Druckgeschwüren einhergeht.
Die pAVK wiederum führt zu Durchblutungsstörungen. In vielen Fällen sind beide Formen miteinander kombiniert.
Symptome und Verlauf
Durchblutungsstörungen
Es treten Wadenschmerzen oder -krämpfe beim Gehen auf. Der Betroffene muss stehen bleiben, nach kurzer Pause kann das Gehen fortgesetzt werden. Umgangssprachlich werden diese Symptome deshalb auch als “Schaufensterkrankheit“ (Claudicatio intermittens) bezeichnet.
Zudem leiden Betroffene unter Ruheschmerzen, besonders nachts in horizontaler Lage. Diese bessern sich, wenn das Bein aus dem Bett heraushängt, da hierdurch die Durchblutung verbessert wird.
Des Weiteren treten Nekrosen auf, das heißt, dass das Gewebe, beispielsweise der Zehen, abstirbt. Davon kann auch der gesamte Fuß betroffen sein. Nicht selten ist in solchen Fällen eine Amputation einzelner Zehen oder sogar des gesamten Unterschenkels erforderlich.
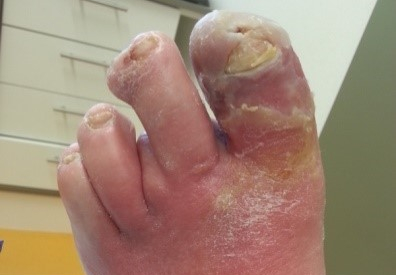
Polyneuropathie
Die Polyneuropathie führt zu einer Schädigung der peripheren Nerven und kann sich als sensible, motorische oder autonome Neuropathie äußern.
Sensible Neuropathie
Hierbei können Missempfindungen auftreten. Außerdem kommt es zu einem Verlust des Schmerzempfindens, Verletzungen werden nicht mehr wahrgenommen. Auch ist das Temperatur-, Berührungs- und Vibrationsempfinden gestört.
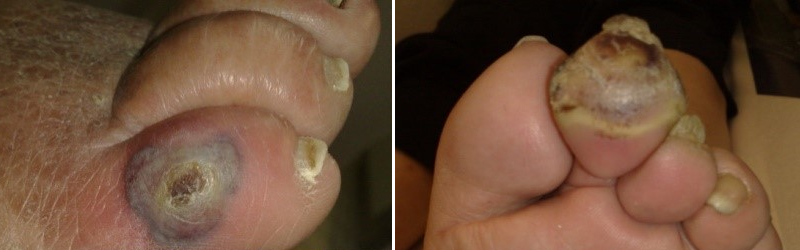
Motorische Neuropathie
Die gestörte Nervenleitung führt zum Schwund der Muskeln (Atrophie), insbesondere an den kleinen Fußmuskeln. So können Fehlstellungen wie Hammer- oder Krallenzehen entstehen.
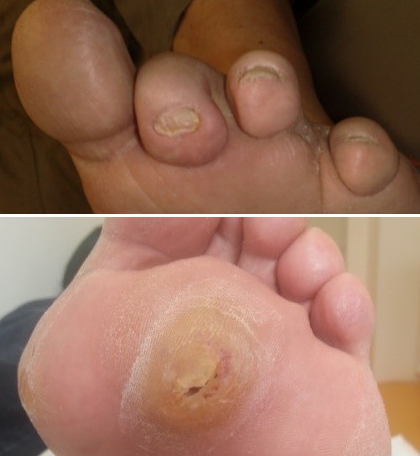
Autonome Neuropathie
Hierbei kommt es zu Hautveränderungen, die sich in Form von trockener Haut und Einrissen (Fissuren) äußern.
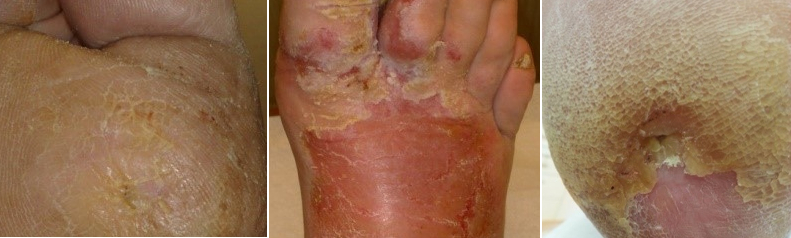
Diagnose
Neben der regelmäßigen Messung der Blutzuckerwerte sollten bei allen Diabetikern Füße und Schuhwerk regelmäßig kontrolliert werden. Zur Kontrolle der Durchblutung ist es wichtig, immer wieder den Fußpuls zu prüfen.
Wenn man den Fußpuls nicht tasten kann, sollte eine entsprechende Durchblutungskontrolle, zum Beispiel mithilfe einer Ultraschalluntersuchung (Farbkodierte Duplexsonographie – FKDS), durchgeführt werden. Aber selbst ein tastbarer Puls schließt bei einem nicht heilenden DFS eine Durchblutungsstörung nicht aus.
Therapie und Nachsorge
Wichtig für eine erfolgreiche Therapie des DFS ist neben der Behandlung der internistischen Grunderkrankung, also des Diabetes mellitus, und der Diabetesoptimierung eine regelmäßige Infektionskontrolle und die Therapie von begleitenden Gefäßerkrankungen. Zudem sollten Patienten und ihr soziales Umfeld geschult werden, entsprechend auf die Füße zu achten (siehe Was kann der Patient selbst tun?).
Ein weiterer wichtiger Punkt ist das Tragen von adäquatem Schuhwerk, hierbei geht es in erster Linie um eine Druckentlastung. Als erster Schritt sollten dafür Schwielen podologisch entfernt werden. Anschließend können konfektionierte Diabetesschutzschuhe mit diabetes-adaptierter Fußbettung individuell gefertigt werden. Auch knöchelübergreifende orthopädische Maßschuhe mit diabetes-adaptiertem Fußbett oder Verbandschuhe können sinnvoll sein. Daneben können die Füße auch durch Gehstützen, Rollstuhl, Cast, Orthesen oder Interims-Schuhe entlastet werden.

Was kann der Patient selbst tun?
Patienten mit DFS sollten besonders gründlich auf ihre Füße achten und dabei die folgenden Punkte beherzigen:
- Feste, angepasste Schuhe ohne Innennähte tragen
- Ferse sollte kein Spiel haben
- Schuhkappen müssen weich und breit genug sein
- Innensohle muss glatt sein
- keine Massagesohlen tragen
- Atmungsaktives Fußbett
- Kontrolle der Schuhe auf Fremdkörper
- Niemals barfuß laufen, auch nicht nur auf Strümpfen
- Keine Hornhaut- und Hühneraugenpflaster verwenden; keinen Hornhauthobel einsetzen
- Keine Wärmflaschen und Heizdecken verwenden
- Füße nicht in zu heißem Wasser waschen (nicht über 37°C, besser 32-35°C) und
nicht länger als drei bis fünf Minuten - Füße jeden Tag auf Verletzungen und Entzündungen überprüfen
- Füße gut abtrocknen, auch zwischen den Zehen
- Weiße Strümpfe tragen, so werden Blut oder Sekrete sichtbar
Literatur und weiterführende Links
Dissemond, Joachim: Blickdiagnose chronischer Wunden: Über die klinische Inspektion zur Diagnose. Köln: Viavital Verlag, 2016.