Arthrofibrose
Die Arthrofibrose (AF) gehört zu den häufigsten Komplikationen nach Verletzungen und operativen Eingriffen an Gelenken. Durch Bindegewebsvermehrung und Ausbildung von Narbenzügen im Gelenk kommt es zur schmerzhaften Bewegungseinschränkung des Gelenkes bis hin zur subtotalen Einsteifung.
Die Arthrofibrose (AF) gehört zu den häufigsten Komplikationen nach Verletzungen und operativen Eingriffen an Gelenken, vor allem nach Gelenk- (TEP) und Kreuzband-Ersatz. Alle großen Gelenke können betroffen sein, am meisten jedoch das Kniegelenk. Es kommt zu einer schmerzhaften Bewegungseinschränkung durch Vermehrung von fibrotischem Gewebe innerhalb und teilweise auch außerhalb des Gelenkes. Der normale Heilungsprozess ist durch mechanische und emotionale Stressoren sowie starke Schmerzreize gestört. Die AF tritt zu 90 % schon wenige Tage nach Verletzung oder Operation auf, sodass die Qualitätsstandards nicht erreicht werden können. Durch Physiotherapie und Rehabilitation kann oft keine wesentliche Verbesserung der Funktion erreicht werden, sodass die Aktivitäten des täglichen Lebens (ADL) stark eingeschränkt sind. Es wird ein neues Krankheitsmodell vorgestellt, das die Ursachen dieser Komplikation therapeutisch berücksichtigt.
Epidemiologie
Das Auftreten der Arthrofibrose wird unterschiedlich hoch eingeschätzt. In der Literatur werden Zahlen von 1-13 Prozent genannt. In der Gesellschaft für Endoprothetik (AE) ist eine Häufigkeit von 6-10 Prozent nach primären Kniegelenkersatz (TEP) allgemein anerkannt. Für die anderen Gelenke liegen keine Schätzungen vor. Die Häufigkeit dürfte aber deutlich geringer sein, vor allem beim Hüftgelenkersatz. Bei diesem Gelenk ist es allerdings in den letzten Jahren zu einer Zunahme der Häufigkeit gekommen, vor allem nach operativen Behandlungen des femoro-acetabulären Impingmentsyndrom (FAI). Die jährlichen Neuerkrankungen der Arthrofibrose können insgesamt auf etwa 50.000 geschätzt werden, allein 18.000 nach Implantation von Knie-TEP`s. Frauen sind bei dieser Erkrankung deutlich häufiger betroffen als Männer, etwa im Verhältnis 3:2.
Es sind zwei Häufigkeitsgipfel zu beobachten, zwischen 20-30 und 55-65 Jahren. Bei den jüngeren Patienten handelt es sich meist um Sportverletzungen mit Kreuzbandersatz und bei der älteren Gruppe um degenerative Veränderungen nach Gelenkersatz.
Ursachen und Risikofaktoren
Aktuelles Krankheitsmodell
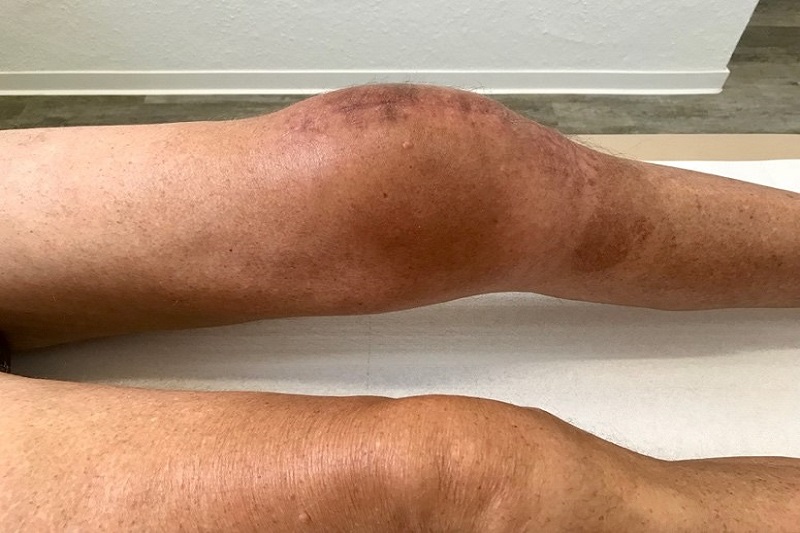
Üblicherweise bezeichnet man die Arthrofibrose als „Verklebung“ und leitet daraus auch die therapeutischen Maßnahmen ab. Es wird durch intensive Physiotherapie mit postisometrischen Dehnübungen und Motorschienen versucht, mechanisch die eingetretene Bewegungseinschränkung nach einem operativen Eingriff zu verbessern. Dies führt meist nicht zu dem erhofften Erfolg. In vielen Fällen sogar zu einer Verschlechterung der Funktion mit starken Schmerzen trotz monatelanger Therapie (Abb. 1). Dieses weitverbreite „Verklebungsmodell“ muss deshalb in Frage gestellt werden.
Neues Krankheitsmodell
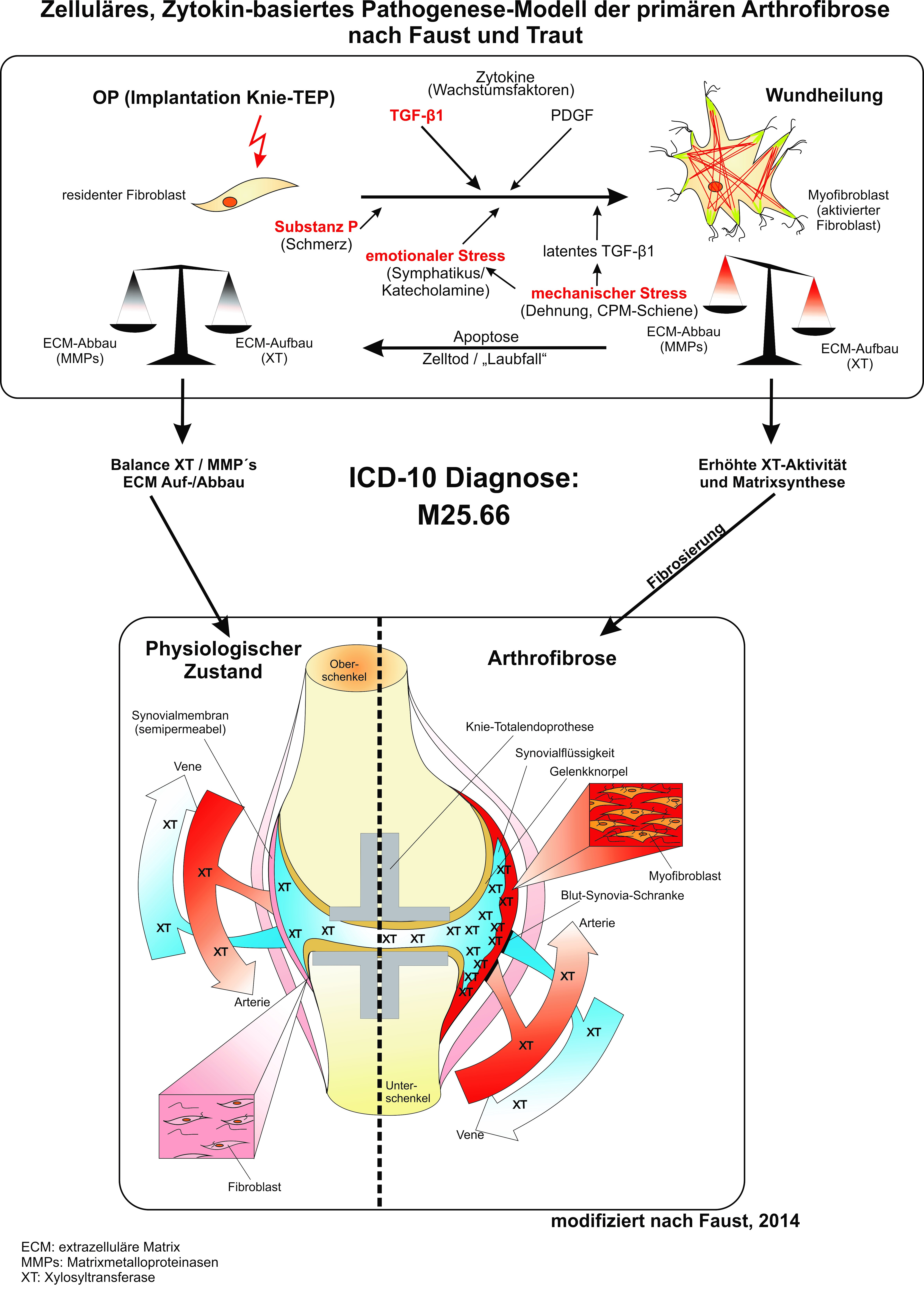
Seit 6 Jahren ist ein neues Pathogenese-Modell der Arthrofibrose bekannt, dass sich auf die Fibrose-Forschung und vor allem die Veröffentlichungen aus dem Herz- und Diabetes-Zentrum, Institut für Laboratoriums- und Transfusionsmedizin, Bad Oeynhausen stützt. Dort wird seit 1989 Fibrose-Forschung an Zell- und Gewebekulturen betrieben, um die Ursachen der Herz- und Lungenfibrose zu klären. Die dabei gewonnenen Erkenntnisse können weitgehend auf die Arthrofibrose übertragen werden. Es wurde ein völlig neues Krankheitsmodell entwickelt, dass die zellulären und biochemischen Vorgänge während des Heilungsprozesses berücksichtigt. Die Untersuchungen haben gezeigt, dass die Fibroblasten mechanisch sensibel sind und mechanischer Stress diese Zellen aktiviert sowie den natürlichen Zelltod (Apoptose) verhindert. Dadurch kommt es zu einer starken Zell- und Bindegewebevermehrung. Dies führt im Gelenk zu einer schmerzhaften Bewegungseinschränkung, da dieses Gewebe auch in sehr kurzer Zeit mit Schmerznerven versorgt wird.
Neben dem mechanischen Stress konnte auch der emotionale Stress als Ursache für die Arthrofibrose erkannt werden. Stresshormone haben in der Zellkultur zu einer starken Vermehrung der Fibroblasten geführt. Dies deckt sich mit einer amerikanisch-ungarischen Studie, in der man Veränderungen des Stoffwechsels und des Apoptoseverhaltens der Fibroblasten bei Patienten mit Depression festgestellt hat. Bei der Herzfibrose (Tako-Tsubo-Kardiomyopathie) ist bekannt, dass allein emotionaler Stress diese schwere Erkrankung auslösen kann. Auch bei Arthrofibrose-Patienten ist oft eine emotionale Belastungssituation nachweisbar, die vielfache Ursachen haben kann. In seltenen Fällen kann auch mehrere Monate nach Gelenkersatz allein durch eine außerordentliche emotionale Belastung die Fibrosierung des Gelenkes ausgelöst werden.
Bei der schmerzhaften Dehnung des betroffenen Gelenkes wird auch der Neurotransmitter „Substanz P“ freigesetzt, der durch Produktion der Wachstumsfaktoren die Arthrofibrose verstärkt. Aufgrund der Fibroseforschung können somit drei Faktoren benannt werden, die für eine mögliche Ausbildung der Arthrofibrose verantwortlich gemacht werden können. Auf dem Boden dieses Krankheitsmodelles ist auch ein Therapiekonzept entwickelt worden, das die genannten Ursachen dieser Erkrankung berücksichtigt.
Vorsorge/Prävention
Um das Risiko für diese Erkrankung zu mindern, sollten nach Möglichkeit keine Patienten operiert werden, die sich in einer schwierigen emotionalen Situation befinden. Eine bestehende Depression sollte zuerst fachärztlich und psychotherapeutisch behandelt werden. Auch private und berufliche Belastungsfaktoren sollten vom Operateur angesprochen und soweit wie möglich vor dem chirurgischen Eingriff verbessert werden. Negativ wirken sich auch postoperative Komplikationen und klinische Versorgungsdefizite aus. Ein fehlplatzierter Schmerzkatheter kann zu einer ausgeprägten algesiologischen Minderversorgung in den ersten postoperativen Tagen mit ausgeprägtem Stress und Ausschüttung von „Substanz P“ führen, durch die die Arthrofibrose mit verursacht werden kann.
Primäre und sekundäre Arthrofibrose
Es lassen sich zwei Arten von Arthrofibrose unterscheiden, die verschiedene Ursachen haben. Die primäre Arthrofibrose betrifft das ganze Gelenk und sie wird durch die oben beschriebenen Gründe hervorgerufen. Bei ihr liegen keine chirurgischen Fehler im Gegensatz zur sekundären Arthrofibrose vor. Diese hat meist eine mechanische oder infektiöse Ursache. Durch Instabilität oder Fehlstellung der Endoprothese oder falsche Position des implantierten Kreuzbandes wird ein permanenter mechanischer Reiz ausgelöst, der zu einer meist lokal begrenzten Ansammlung von fibrotischem Gewebe führt (Zyklops). Diese mechanische Ursache lässt sich nur operativ durch Korrektur des chirurgischen Fehlers behandeln. Oft kann man auch beide Arthrofibrose-Arten gleichzeitig an dem betroffenen Gelenk beobachten, die dann auch beide differenziert behandelt werden müssen.
Symptome und Verlauf
Aktuelle Situation
Bei der primären Arthrofibrose treten in über 90% der Fälle schon wenige Tage nach der Operation typische Beschwerden und Befunde auf, die eine frühe Diagnostik ermöglichen. Die Patienten klagen über ein „Schraubstockgefühl“ und starke Schmerzen bei der Mobilisation. Die typischen Befunde sind eine immobile Kniescheibe sowie ein Streck-und/oder Beugedefizit, weniger als 0-0-90 Grad. Leider werden diese Krankheitszeichen üblicherweise von den Behandlern nicht wahrgenommen. Es wird versucht, bis zur Entlassung aus der stationären Behandlung noch den Qualitätsstandard von freier Streckung und mindestens 90 Grad Beugung zu erreichen, was für die Betroffenen oft mit starken Schmerzen verbunden ist.
In der anschließenden Rehabilitation oder ambulanten Physiotherapie wird weiter versucht, mit passiven Dehnübungen das Gelenk zu mobilisieren. Trotz intensiver Therapie kann oft keine wesentliche Besserung der Beweglichkeit und der Schmerzen erreicht werden. In vielen Fällen tritt sogar eine Verschlechterung ein. Die Patienten erhalten meist keine plausible Erklärung für diesen frustranen Verlauf. Es wird oft zu Geduld und stärkerem Üben in Eigenregie geraten. Bei Entlassung ist alternierendes Treppensteigen und Ergometer fahren dann oft noch nicht möglich.
Bei der erneuten Vorstellung beim Operateur wird oft zu einer Narkosemobilisation, operativen Entfernung des „Narbengewebes“ oder weiterer intensiver Physiotherapie geraten. Narkosemobilisationen und arthroskopische bzw. offene Arthrolysen bewirken meist nur kurze Zeit eine Besserung der Funktion. Auch Prothesenwechsel sind in der frühen Phase der Erkrankung mit einer hohen ezidivrate von über 70% belastet. Im weiteren Verlauf kommt es oft zu einer zunehmenden Einsteifung des betroffenen Gelenkes, sodass viele Aktivitäten des täglichen Lebens nicht mehr möglich sind. Bei Patienten im Erwerbsleben ist die berufliche Existenz bei geforderter körperlicher Belastung gefährdet.
Alternatives Behandlungskonzept
Bei Behandlung der primären Arthrofibrose nach dem zellulären, zytokin-basierten Pathogenesemodell auf der Grundlage der Fibrose-Forschung kann dieser für Patient und Operateur unerfreuliche Verlauf in den meisten Fällen verhindert werden (Abb. 2). Je früher die Therapie beginnt, desto schneller und effektiver lässt sich konservativ diese reparative Störung wieder bessern. Wird sofort postoperativ eine frühe Diagnose der Arthrofibrose gestellt und in der anschließenden Therapie auf die Behandlung nach dem „Verklebungs-Modell“ verzichtet, kann innerhalb von 6-8 Wochen ein völliger Abbau des überflüssigen fibrotischen Gewebes mit normaler schmerzfreier Funktion des erkrankten Gelenkes erreicht werden. Je später diese kausale antifibrotische Therapie beginnt, desto weiter schreitet die Erkrankung mit zunehmenden strukturellen Veränderungen fort. In dem späten Stadium III der Arthrofibrose sind dann meist auch operative Maßnahmen notwendig (Abb. 3).
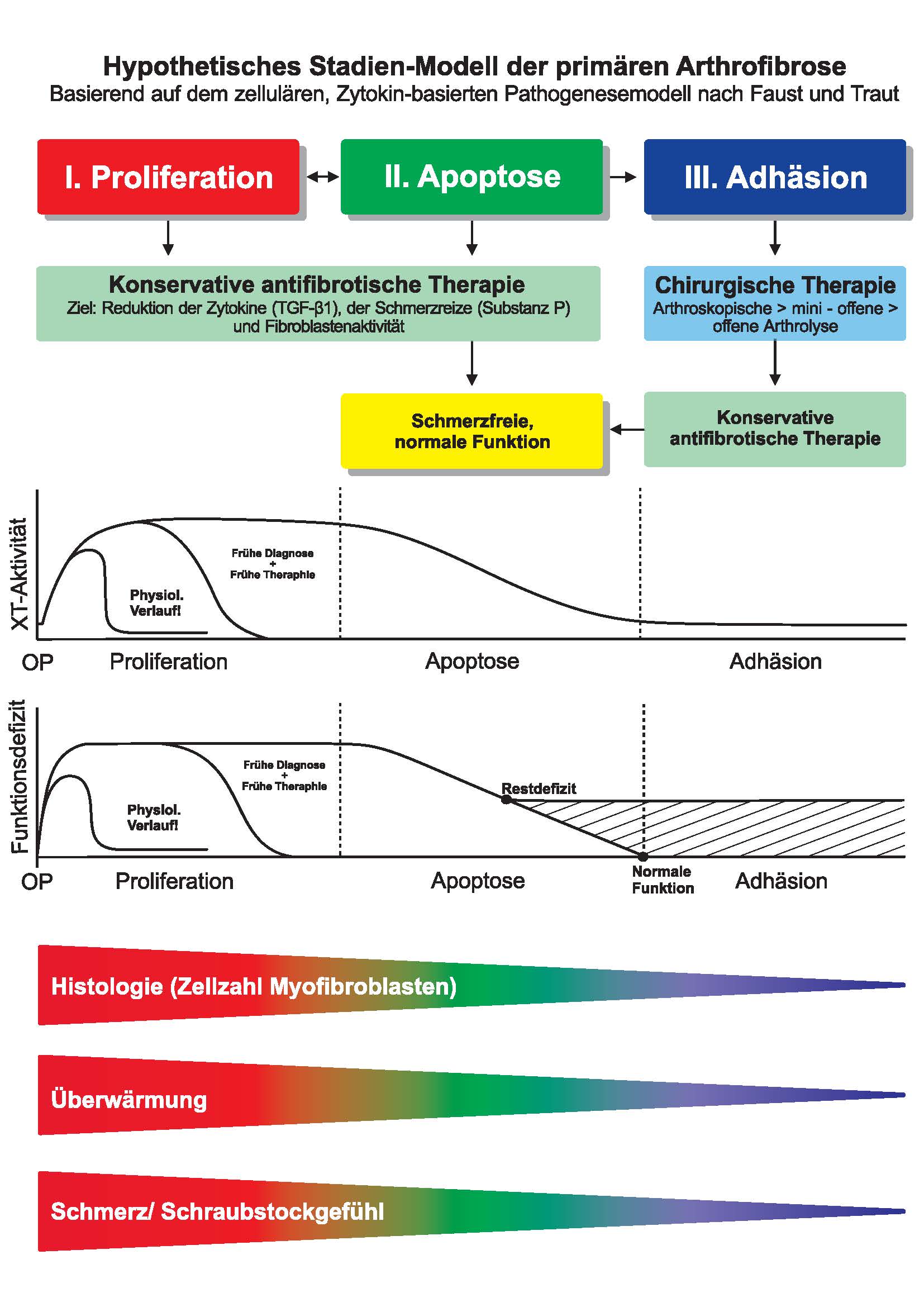
Vorbild kann die Behandlung der „Herzfibrose“ sein, die bei früher Diagnose und mechanischer Entlastung des Herzens innerhalb von 6-8 Wochen zu einer völligen Heilung dieser schwerwiegenden oft auch noch tödlichen Erkrankung führt. Auch am Beispiel der Hüftdysplasie kann man die Bedeutung der frühen Diagnose und frühen kausalen Therapie erkennen. Durch eine einfache Spreizhose kann eine gravierende Fehlentwicklung des Hüftgelenkes mit vorzeitiger Coxarthrose verhindert werden. Wird die Diagnose zu spät gestellt, sind aufwendige operative Eingriffe erforderlich.
Diagnose
Ein frühzeitiges Erkennen der Arthrofibrose ist wichtig, um die negativen Auswirkungen dieser Erkrankung gering zu halten und um eine Heilung dieser reparativen Störung zu erreichen. Die Diagnose kann mit ausreichender Sicherheit anhand von zwei typischen Beschwerdeangaben und zwei typischen Befunden schon im Akuthaus gestellt werden, spätestens jedoch nach der Rehabilitation. Auch wenn keine Arthrofibrose vorliegen sollte (falsch-positive Diagnose), wirkt sich die antifibrotische Therapie nicht negativ auf den weiteren Verlauf aus.
- Beschwerden: 1. „Schraubstockgefühl“. 2. Starke Schmerzen bei der Mobilisation
- Befunde: 3. Beweglichkeit weniger 0-0-90 Grad. 4. Immobile Kniescheibe
Die laborchemische Untersuchung der „Xylosyltransferase-Aktivität“ im Serum und Gelenkpunktat wird aktuell in einer multizentrischen Studie evaluiert und kann zur Zeit noch nicht diagnostisch eingesetzt werden. Dieses Enzym spiegelt die Fibroblasten-Aktivität in der Fibrose wider und kann als Biomarker für die Sklerodermie und Leber-Fibrose genutzt werden.
In späteren Stadien können weitere typische Beschwerden und Befunde nachgewiesen werden, durch die die Diagnose weiter gesichert werden kann (Abb.1).
Differential-Diagnose
Auch andere Erkrankungen können zu einer schmerzhaften Bewegungseinschränkung führen und sollten im Behandlungsverlauf beachtet werden.
- Postoperative Narben-Neurome
- Lockerung der Endoprothese
- Retropatellar-Arthrose
- Fibromyalgie
- CRPS (Morbus Sudeck)
- Gelenk-Instabilitäten
- Overstuffing (falsche Gelenk-Größe)
- Fehlposition des Kunstgelenkes oder Transplantates
- Low-Grade-Infekt (chronischer geringfügiger Infekt)
- Somatoforme Schmerzstörung
Alle diese Erkrankungen zeichnen sich durch andere typische Beschwerden und Befunde aus, sodass sie von der primären Arthrofibrose gut unterschieden werden können.
Arthrofibrose und CRPS
Diese beiden Erkrankungen stehen in einer besonderen Beziehung mit fließenden Übergängen zu einander. Aus einer Arthrofibrose kann sich bei weiterer Traumatisierung durch schmerzhafte Physiotherapie oder operative Eingriffe ein CRPS entwickeln, was in der Literatur bei 15% der Fälle beschrieben wird. Jedes CRPS ist neben den typischen Beschwerden und Symptome, die in den „Budapest-Kriterien“ beschrieben sind, auch mit einer schmerzhaften Bewegungseinschränkung belastet. Vergleichbar mit der Arthrofibrose wird auch das CRPS oft nicht oder zu spät mit schweren irreparablen Folgeschäden diagnostiziert.
Therapie und Nachsorge / Was kann der Patient selbst tun?
Wenn die Arthrofibrose früh diagnostiziert wird, besteht die Chance einer völligen Heilung, bei späterer Diagnose kann noch eine deutliche Besserung durch eine antifibrotische Therapie erzielt werden. Ziel der Therapie ist die Gesundung des betroffenen Gelenkes. Es darf nicht versucht werden, ein krankes Gelenk beweglich zu machen, weil dadurch das intraartikuläre fibrotische Gewebe, das die Bewegung hemmt, immer wieder verletzt wird mit nachfolgender nicht endender Reparation.
Folgende therapeutische Maßnahmen sind zu empfehlen:
- Aufklärung des Patienten über die Ursachen und die therapeutischen Möglichkeiten
- Sofortiger Stopp der passiven schmerzhaften Mobilisation des Gelenkes
- Bewegung nur im schmerzfreien Bereich erlaubt
- Förderung der Mikrozirkulation und Entsorgung der Zytokine (Wachstumsfaktoren) durch Lymphdrainagen, ZRT-Matrix-Therapie, PEMF, Akupunktur
- Balancierung des vegetativen Systems durch Osteopathie, Fußreflextherapie, Bindegewebsmassagen, evt. psychologische Begleitung
- Erlernen von Entspannungstechniken (Autogenes Training, Achtsamkeitstraining, u.a.)
Ernährung, Bewegung und Entspannung
Empfohlen wird eine gesunde „Mittelmeerkost“ mit viel Gemüse, Fisch und etwas weniger Fleisch und Wurst. Durch die antifibrotische Therapie wird die Apoptose (gewünschter Zelltod) der Fibrobroblasten gefördert mit Abbau der extrazellulären Matrix. Dieses abgebaute Gewebe wird durch Autophagie vom Körper verwertet. Dieser Prozess kann durch eine tägliche Nahrungskarenz von etwa 14 bis 16 Stunden gefördert werden. In der Regel kommt es dabei auch zu einem leichten Gewichtsverlust. Im Vordergrund steht jedoch die Aktivierung dieser Stoffwechselprozesse.
Wichtig ist, das die Patienten alles vermeiden, was zu einer Freisetzung der Wachstumsfaktoren und damit zur Aktivierung der Fibroblasten führt. Es dürfen nur die Bewegungen durchgeführt werden, die keine Schmerzen verursachen. Treppensteigen im Wechselschritt ist deshalb erst bei einer Beugung von etwa 100 Grad möglich und erlaubt, vorher nur im Beistellschritt. Auch Fahrrad- oder Ergometerfahren erst bei über 90 Grad Beugung oder mit Kurbelverkürzung zur Kreislaufaktivierung therapeutisch sinnvoll. Längere Gehstrecken nur erlaubt, wenn das „Schraubstockgefühl“ danach nicht verstärkt auftritt. Aktuelles Prinzip: Weniger ist mehr! Auch ein Wellness-Urlaub ist zur Balancierung des vegetativen Systems sinnvoll.
Auch das Erlernen von Entspannungstechniken, wie Autogenes Training, Achtsamkeitstraining, therapeutisches Yoga, Qi Gong und Progressive Muskelentspannung ist zu empfehlen, um die Selbstwirkungskräfte zu erleben und zu aktivieren. Durch diese Techniken wird der Sympatikotonus mit Stärkung der reparativen Potenz normalisiert.
Medikamentöse Therapie
Bei der Arthrofibrose steht aktuell nur eine Off-Label-Therapie zur Verfügung, die mit den Patienten besprochen werden muss. Es sind aber Medikamente (Prednisolon und Propanolol) vorhanden, die seit vielen Jahren in ihren Wirkungen und Nebenwirkungen bekannt sind. Bei Beachtung der Kontraindikationen können sie zusätzlich eingesetzt werden, vor allem bei starken Schmerzen im Stadium I bis II. Sie haben allerdings nur eine symptomatische Wirkung, ohne Förderung der Apoptose, sodass man auch auf ihren Einsatz bei Kontraindikationen verzichten kann, ohne den Erfolg der Therapie zu gefährden.
Nachsorge
Bei früher Diagnose und früher antifibrotischer Therapie kommt es in relativ kurzer Zeit zur völligen Ausheilung dieser reparativen Störung, sodass eine spezielle Nachsorge nicht erforderlich ist. Wenn die Behandlung erst in einem späten Stadium II oder III einsetzt, verbleibt oft eine Empfindlichkeit auf höheren mechanischen oder emotionalen Stress. Einige Patienten berichten, dass Ihr Kniegelenk ein „Spiegel ihrer Seele“ sei und sich bei emotionaler Belastung verschlechtere. Für diese Patienengruppe ist es von großer Wichtigkeit, Techniken zur Reduktion von „Innerer Spannung“ zu erlernen und regelmäßig einzusetzen. Es gibt auch viele Patienten, bei denen bei bestehender Arthrofibrose das andere paarige Gelenk operiert werden musste. Bei den meisten ist an dem anderen Gelenk keine Arthrofibrose aufgetreten, sodass wesentliche genetische Faktoren bei dieser Erkrankung eher nicht vorliegen. Vor einem operativen Gelenkeingriff sollten allerdings eine emotionale Ausgeglichenheit und ein ungetrübtes Vertrauensverhältnis zum Operateur bestehen.
Weitere Studien
Aktuell wird mit einer großen orthopädischen Klinik eine randomisierte, prospektive Therapiestudie zur Evaluation der Wirksamkeit der konservativen antifibrotischen Behandlung vorbereitet.
Literatur
1. Cheuy V A, Foran J R H, Paxton R J, Bade M J, Zeni J A, Stevens-Lapsley J E (2017) Arthrofibrosis associated with total knee arthroplasty. J Arthroplasty xxx: 1-8
2. Faust I, Traut P, Nolting F, Petschallies J, Neumann E, Kunisch E, Kuhn J, Knabbe C & D Hendig (2015) Human xylosyltransferases – mediators of arthrofibrosis? New pathomechanistic insights into arthrofibrotic remodeling after knee replacement therapy. Scientific reports 5:12537.
3. Garbett KA, Verenczkei A, Kalman S, Wang L, Korde Z, Shelton RC and K Mirnics (2015) Fibroblasts from patients with major depressive disorder show distinct transcriptional response to metabolic stressors. Transl Psychiatry 5, e523.
4. Hinz B (2010) The myofibroblast: Paradigma for a mechanically active cell, Journal of Biomechanics 43, 146-155
5. Jagodzinski M, Friederich N, Müller W (2016) Das Knie. Form, Funktion und ligamentäre Wiederherstellungschirurgie, 2. Auflage, Springer-Verlag GmbH, Berlin Heidelberg, S. 204.
6. Katayama I, Nishioka K (1997) Substance P augments fibrogenic cytokine-induced
fibroblast proliferation: possible involvement of neuropeptide in tissue fibrosis. J Dermatol Sci.15(3):201–6.
7. Köhne M (2017) Arthrofibrose nach Knie-Operation: Ätiologie, Diagnostik, Therapie. Orthopädie & Rheuma 20(4): 38-42
8. Krenn V, Haj AA, Gehrke T, Kendoff D, Perino G, Brand-Saberi B, Faust I, Traut P (2016) Ätiologie und Pathogenese der Arthrofibrose auf zellulärer Ebene. Arthroskopie, DOI 10.1007/s00 142-016-0082-1
9. Matziolis G (2017) Periprothetische Gelenksteife, Ursachen und Vorgehen. Trauma und Berufskrankheit. Volume 19: 272-274
10. Mayr HO, Hochrein A (2015) The Stiff Knee. The Knee 22: 354-355.
11. Röhner E, Mayfarth A, Zippelius T (2017) Arthrofibrose – Dehnen nicht erwünscht. Physiopraxis 15(09): 34-36
12. Szardien S et al. (2013) Molecular basic of disturbed extracellular matrix homeostasis in stress cardiomyopathy, Int J Cardiol; 168(2): 1685-8.
13. Traut P (2014) Ergebnisse einer konservativen Behandlung der Arthrofibrose nach Knie-Endoprothetik. Poster 7. Endoprothetik-Kongress, Berlin, Charite 13—15-02.2014
14. Traut P, Faust I, Jagodzinski M, Traut PA, Stannat S, Krenn V (2018) Primäre Arthrofibrose nach Knie-Endoprothetik. Überlegungen zur konservativen und operativen Therapie. Orthopädie & Rheuma 2018; 3:43-49
15. Traut P (2019) Orthopäden sollten Arthrofibrose früh den Kampf ansagen. Knie-Endoprothetik ist mehr als „nur“ Mechanik. Orthopädie & Rheuma 2019; 22 (2)



