Knorpelverletzungen
Lokalisierte Knorpeldefekte, im Knie zum Beispiel durch eine Sportverletzung verursacht, können zu erheblichen Beschwerden und unbehandelt zum vorzeitigen Gelenkverschleiß (Arthrose) führen.
Bei einer vollschichtigen, bis auf den Knochen reichenden Knorpelschädigung mit bestehender Symptomatik sollten solche Schäden und unter Umständen existierende Begleitprobleme (zum Beispiel Gelenkfehlstellung) möglichst zügig saniert werden, um so neben der Behandlung der Beschwerden auch der Entstehung einer frühzeitigen Arthrose vorzubeugen. Hierfür stehen verschiedene operative Knorpeltherapien zur Verfügung, die nachfolgend kurz dargestellt werden.
Lokalisierte Gelenkknorpelschäden – ein Überblick für Ärzte und Patienten
Häufigkeit
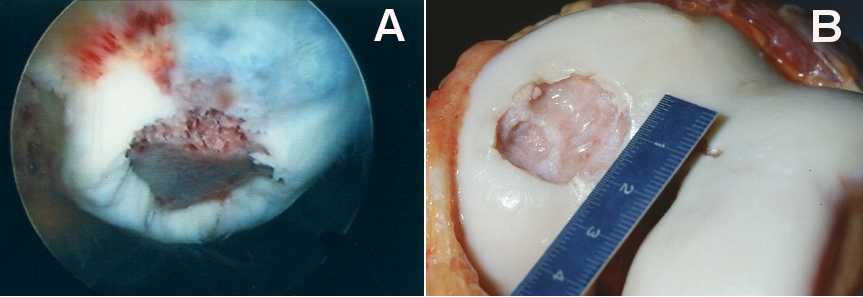
Knorpel- oder Knorpel-Knochenschäden werden bei den großen Gelenken am häufigsten im Knie beobachtet. Bei lokalisierten Läsionen besteht im Gegensatz zur Arthrose ein isolierter Strukturschaden bei einem ansonsten intakten Gelenk. Die Bezeichnung „lokalisiert“ wird in diesem Zusammenhang also für Defektsituationen verwendet, bei denen die Gelenkfläche nicht diffus sondern an eng umschriebener Stelle beschädigt ist (Abb. 1A und 1B). Im Sprung- oder Hüftgelenk ist ihre Häufigkeit geringer und sie weisen, insbesondere bei der Hüfte, auch seltener eine traumatische, das heißt verletzungsbedingte Ursache auf [1].
In einer großen Studie [2] wurden 31.515 Kniegelenksarthroskopien ausgewertet. In 63 Prozent der Fälle wurde mindestens eine Knorpelläsion gefunden. Von tiefen, das heißt vollschichtigen Knorpelschäden waren am häufigsten die innere Oberschenkelrolle des Kniegelenks (sogenannte mediale Femurkondyle) und die Kniescheibe (Patella) betroffen. In einer Studie mit 1.000 Kniearthroskopien wurde bei 61 Prozent der Patienten ein Knorpel- oder Knorpel-Knochenschaden gefunden [3].
Bezüglich ihrer Lokalisation waren die Defekte ähnlich wie in der zuvor genannten Studie verteilt. Mehr als die Hälfte der Patienten führten ihre aktuellen Knieprobleme auf ein vorausgegangenes Trauma zurück.
In einer anderen Studie [4] wurden 993 Kniearthroskopien bei Patienten mit einem Durchschnittsalter von 35 Jahren ausgewertet. Die schwerwiegendsten Knorpelverletzungen befanden sich auch in dieser Untersuchung an der medialen Kondyle und der Patella. Eine akut traumatische Ursache wurde von 59 Prozent und eine mehr graduelle Entstehung ohne bekanntes Trauma von 41 Prozent der Patienten berichtet. Körperliche Betätigung und Sport, darunter insbesondere Fuß- oder Handball, waren die häufigsten Aktivitäten (49 Prozent), die im Zusammenhang mit einem Knorpelschaden genannt wurden. Zusammenfassend zeigen diese Daten, dass ein lokalisiert vollschichtiger Knorpelschaden im Kniegelenk auch bei jüngeren Menschen relativ häufig vorkommt [5], sich die Defekte meist im Bereich der medialen Kondyle und der Kniescheibe befinden und ihre Entstehung nicht immer geklärt werden kann [6].
Ursachen
Lokalisierte Knorpel- oder Knorpel-Knochenschäden des Kniegelenks können unterschiedliche Ursachen haben. Neben den bereits erwähnten Verletzungen, wie zum Beispiel einem Verdreh- oder Anpralltrauma, bei denen häufig begleitend ein Meniskusschaden oder eine Kreuzbandruptur auftritt, können sie auch als Folge einer sogenannten Osteochondrosis dissecans (OD) entstehen. Bei der OD handelt es sich um eine Erkrankung des unter dem Knorpel gelegenen Knochens (sogenannter subchondraler Knochen), bei der es im Verlauf zu seiner Demarkierung (Abgrenzung des geschädigten vom gesunden Gewebe) mit Ablösung eines Knorpel-Knochenfragments aus der Gelenkfläche kommen kann (Abb. 1B). Aber auch andere Ursachen, wie z.B. eine O- oder X-Beinfehlstellung, ein Meniskusschaden oder bestimmte Stoffwechselerkrankungen, können zu einem anfänglich noch begrenzten Knorpelschaden führen [5].
Im Sprunggelenk findet man meist kombinierte Knorpel-Knochendefekte [7]. Häufige Ursachen für Knorpelschäden der Hüfte sind angeborene oder erworbene Fehlstellungen oder Formstörungen des Gelenks. Hierzu gehören insbesondere die Hüftdysplasie und das Femoroazetabuläre Impingement (FAI). Bei beiden Erkrankungen können permanente mechanische Irritationen, vor allem bei Bewegung, zu einer Schädigung der Gelenkstrukturen und des Hüftknorpels führen [1].
Symptome/Verlauf
Gelenkknorpel ist frei von Blut- und Lymphgefäßen und besitzt keine Nerven. Letzteres ist vermutlich auch der Grund dafür, warum ein Knorpelschaden nicht immer mit Schmerzen und anderen Beeinträchtigungen verbunden ist. Selbst größere Knorpelschäden können längere Zeit klinisch stumm verlaufen [5, 8]. Treten Beschwerden auf, werden sie oft zunächst nur nach Belastung beklagt. Abgesprengte Knorpelanteile, zum Beispiel infolge einer OD oder nach Gewalteinwirkung auf das Gelenk, können im Gelenkspalt einklemmen und so zu Gelenkblockaden und Schmerzen führen. Bei anhaltendem Bestehen des Knorpelschadens mit fortschreitend degenerativen Veränderungen und entzündlichen Episoden treten Schmerzen und Schwellneigung dann zunehmend auch in Ruhe auf.
Ein anfänglich noch lokalisierter Knorpelschaden muss jedoch nicht zwangsläufig in einer Arthrose enden. Dennoch besteht aufgrund der klinischen und wissenschaftlichen Datenlage in der Fachliteratur weitgehend Einigkeit darüber, dass solche Defekte, insbesondere nach dem Schluss der Wachstumsfugen, die Entstehung einer frühzeitigen Arthrose begünstigen und dass dieses Risiko trotz variabler Spontanverläufe mit dem Ausmaß, der Lokalisation und Chronifizierung der initialen Knorpelschädigung und dem Alter der Patienten zunimmt [9].
Diagnose
Bereits eine ausführliche Befragung und körperliche Untersuchung des Patienten kann wichtige Hinweise auf die Ursache von Gelenkbeschwerden, eine mögliche Knorpelschädigung oder eine Verletzung anderer Gelenkstrukturen (zum Beispiel Kreuzband) ergeben. Häufig werden Beschwerden in unterschiedlichen Situationen beklagt, wie zum Beispiel nur bei aktiver Belastung oder bestimmter Gelenkstellung. Tritt ein stechender Schmerz bei Beugung oder Streckung auf, handelt es sich oft um ein lokal mechanisches Problem. Auslöser hierfür kann im Knie ein Meniskusschaden oder Knorpelfragment sein und in der Hüfte ein FAI. Erfolgt keine sorgfältige klinische Untersuchung, können die eigentlichen Beschwerdeursachen oder neben einem Knorpelschaden existierende Begleitschäden leicht übersehen werden, deren zeitnahe Sanierung für den Therapieerfolg jedoch meist von wesentlicher Bedeutung ist [1, 10].
Für die radiologische Befunderhebung sind Funktionsröntgenbilder und gegebenenfalls auch Achsaufnahmen sinnvoll. Sie ermöglichen die Erfassung krankhafter Veränderungen, wie zum Beispiel von Zysten (abgegrenzte Hohlräume im Gewebe), Nekrosen (Absterben von Gewebe, zum Beispiel bei OD), Ödemen (Schwellung aufgrund von Flüssigkeitseinlagerung) des subchondralen Knochens oder von Gelenkfehlstellungen. Allerdings erlaubt die konventionelle Röntgendiagnostik und auch keine der bisher zur Verfügung stehenden körperlichen Untersuchungstechniken die sichere Erkennung eines Knorpelschadens. Im Röntgen lassen sich häufig erst bei fortgeschrittenen degenerativen Veränderungen, also bei entstehender Arthrose indirekte Hinweise auf eine Knorpelschädigung finden.
In der Diagnostik von Knorpelläsionen hat sich die Kernspintomographie bewährt, da sie auch kleinere Defekte und frühe Phasen einer Knorpelschädigung erfassen kann. Außerdem erlaubt sie die Darstellung möglicher Meniskus-, Band- oder Labrumverletzungen (Riss der Gelenklippe) und die Beurteilung des subchondralen Knochens. Die Arthroskopie ist in solchen Fällen zu empfehlen, bei denen ein in der Bildgebung identifizierter, relevanter und klinisch symptomatischer Knorpelschaden, eine andere Verletzung (zum Beispiel Meniskus oder Kreuzband im Knie) oder eine mechanisch bedeutsame Deformität (zum Beispiel FAI der Hüfte mit Labrumverletzung) einer operativen Behandlung zugeführt werden soll.
Therapie
Nicht jeder Knorpelschaden erfordert eine Behandlung. Die im Einzelfall zu empfehlende Vorgehensweise ist von verschiedenen Faktoren abhängig, wie dem betroffenen Gelenk, der Beschwerdesymptomatik, der Defektentstehung, seiner Größe und Tiefe, möglichen Begleitproblemen, dem Patientenalter und gegebenenfalls von weiteren Kriterien. Bei isolierten, nicht-vollschichtigen Knorpelschäden ist häufig kein operativer Eingriff angebracht, sondern eher die konservative Behandlung mittels Physiotherapie, Schmerzmedikation oder auch entlastenden Orthesen.
Besteht jedoch ein vollschichtiger Knorpelschaden mit anhaltenden Schmerzen und funktioneller Beeinträchtigung, sollte eine operative Behebung des Schadens in Betracht gezogen werden. Hierfür stehen wiederum mehrere Methoden zur Verfügung, die nachfolgend kurz erläutert werden. Hinsichtlich des betroffenen Gelenks sei auch auf die Veröffentlichungen der Arbeitsgemeinschaft „Klinische Geweberegeneration“ der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie (DGOU) hingewiesen, die für das Knie- [9], Sprung- [7] und Hüftgelenk [1] entsprechende Empfehlungen publiziert hat.
Obwohl selbst Knorpelschäden ohne erkennbare Symptome häufig zum Fortschreiten neigen, besteht noch immer allgemeiner Konsens darüber, dass in der Regel nur klinisch symptomatische Knorpelläsionen behandelt werden sollten. Auch gilt dabei, dass, unabhängig vom Gelenk und dem geplanten Verfahren der biologischen Knorpelrekonstruktion, neben einem Knorpelschaden bestehende, funktionell relevante biomechanische Fehler (zum Beispiel Achsfehlstellungen) korrigiert werden müssen, um so den Erfolg der Knorpeltherapie nicht zu gefährden. Auch sollten tiefere knöcherne Defekte, wie zum Beispiel bei einer OD, vor der Knorpeltherapie entweder knöchern rekonstruiert oder mit einem Knorpel-Knochenimplantat versorgt werden [1, 7, 9].
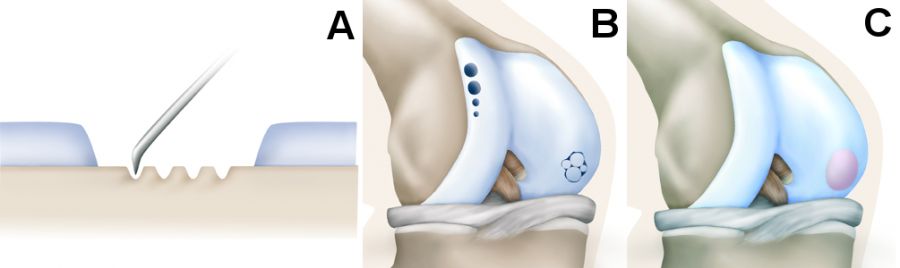
Unabhängig vom betroffenen Gelenk können die derzeit zur Verfügung stehenden operativen Knorpeltherapien im Wesentlichen in knochenmarkstimulierende Techniken und Transplantationsverfahren unterteilt werden. Unter den zuerst genannten Methoden sind vor allem die Anbohrung sowie die Mikro- oder Nanofrakturierung (Perforation der subchondralen Knochenlamelle mit kleinen Bohrern oder Meißeln, siehe auch Abb. 2A) ohne oder mit zusätzlicher Verwendung eines Biomaterials zu nennen. Zu den Transplantationstechniken gehören der osteochondrale Transfer (Transplantation von Knorpel-Knochenzylindern, Abb. 2B) und die Autologe (patienteneigene) Chondrozyten- (Knorpelzell-)Transplantation (ACT, Abb. 2C) [9]. Am besten sind die aufgezählten Verfahren bisher am Knie untersucht. Allerdings liegen erste Studien vor, die darauf hindeuten, dass die verschiedenen Methoden einige verfahrenstypische Merkmale besitzen, die weitgehend gelenkunabhängig sind, wie zum Beispiel die limitiert knorpelregenerativen Eigenschaften der knochenmarkstimulierenden Techniken [1].
Knochenmarkstimulierende Verfahren
Ihr Prinzip besteht in der operativen Entfernung von zerstörtem oder geschädigtem Knorpelgewebe bis auf den subchondralen Knochen, der anschließend mit kleinen Meiseln oder Bohrern perforiert wird, um eine Einblutung aus dem Knochenmark in das Defektareal hervorzurufen. Aus dem Blutgerinnsel bildet sich ein narbenartiger Faserknorpel, der jedoch nicht die hohe biomechanische Belastbarkeit des gesunden Gelenkknorpels erreicht. Bei kleineren Defekten bis etwa 1,5 cm2 (Sprunggelenk) oder 2 cm2 (Knie und Hüfte) ermöglicht diese Methode zufriedenstellende Ergebnisse. Nach längeren Verlaufszeiten werden diese jedoch häufig wieder schlechter. Ob die zusätzliche Verwendung eines abdeckenden Biomaterials die klinischen Resultate, insbesondere auch im langfristigen Verlauf verbessert, ist abschließend noch nicht geklärt. Vorteil der Methode ist die meist arthroskopische Anwendbarkeit während eines Eingriffs [1, 7, 9].
Osteochondrale Transferverfahren
Bei den autologen osteochondralen Transferverfahren werden aus wenig belasteten Gelenkbereichen Knorpel-Knochenstanzzylinder entnommen und in den Defektbereich der Hauptbelastungszone eingesetzt. Wie bei den knochenmarkstimulierenden Techniken ist ein Vorteil die Durchführung in einem Eingriff. Bei kleinen bis mittleren Defekten sind die Ergebnisse auch nach längeren Verlaufszeiten überwiegend gut. Bei Defekten über 2-3 cm2 wird die auch als Mosaikplastik bezeichnete Methode für das Knie meist nicht mehr empfohlen [11]. Im Hüftgelenk wird sie aus verschiedenen Gründen nur selten angewendet [1].
Autologe Chondrozytentransplantation (ACT)
Die ACT wurde erstmals 1994 beschrieben und hat seitdem die Entwicklung mehrerer Verfahrensgenerationen durchlaufen. Heutzutage werden fast nur noch matrixgekoppelte Formen (sog. MACT) eingesetzt, bei denen die patienteneigenen Knorpelzellen entweder in einem Trägermaterial oder in Form von kleinen Knorpelzellkügelchen in den Defekt implantiert werden. Vorteil der Methode ist die im Vergleich zu den knochenmarkstimulierenden Techniken meist überlegene Knorpelqualität mit signifikant besseren Ergebnissen bei größeren Defekten und geringeren Komplikations- und Versagensraten nach längeren Verlaufszeiten.
Die MACT wird von Fachorganisationen bei lokalisierten Knorpelschäden über 2 bis 4 cm2 (Knie) bzw. 1,5 bis 2 cm2 (Sprunggelenk und Hüfte) empfohlen [1, 7, 9, 11]. Nachteil der ACT sind zwei für die Entnahme und spätere Transplantation der Zellen erforderliche Eingriffe, wobei diese meist arthroskopisch bzw. minimalinvasiv durchgeführt werden können.
Nachbehandlung
Der postoperative Rehabilitationsprozess wird unabhängig vom verwendeten Verfahren der Knorpelrekonstruktion in drei Abschnitte eingeteilt, die auch als Schutz-, funktionelle und Aktivitätsphase der Defektheilung bezeichnet werden. Die jeweilige Nachbehandlung mit Verhaltensempfehlungen für Patienten innerhalb dieser Phasen wird vor allem durch das betroffene Gelenk, die Lokalisation, Größe und Entstehung des Knorpelschadens, das verwendete Rekonstruktionsverfahren und gegebenenfalls zusätzlich vorgenommene Begleiteingriffe sowie durch weitere Faktoren wie Übergewicht beeinflusst. Unter Berücksichtigung dieser Aspekte können die einzelnen Inhalte der Rehabilitation, wie Dauer der Gelenkentlastung, Belastungswiederaufbau, Beweglichkeit sowie unterstützende physiotherapeutische und andere Maßnahmen mit dem Patienten besprochen und festgelegt werden. Entsprechende Grundlagen und weiterführende Empfehlungen hierzu, sind im aktuellen Praxisleitfaden „Knorpeltherapie“ der bereits erwähnten Arbeitsgemeinschaft der DGOU beschrieben [12].
Literatur und weiterführende Links
1. Fickert, S.: Hüftgelenk. In: Fritz, J. / Albrecht, D. / Niemeyer, P. (Hrsg.): Knorpeltherapie: Praxisleitfaden der AG Klinische Geweberegeneration der DGOU. Berlin/Boston: De Gruyter, 2016, S. 255-66.
2. Curl, W. W. / Krome, J. / Gordon, E.S. / u.a.: Rushingilage injuries: a review of 31,516 knee arthroscopies. Arthroscopy, 1997; 13:456-60.
3. Hjelle, K. / Solheim, E. / Strand, T. / u.a.: Articular cartilage defects in 1,000 knee arthroscopies. Arthroscopy, 2002; 18:730-4.
4. Arøen, A. / Løken, S. / Heir, S. / u.a.: Articular cartilage lesions in 993 consecutive knee arthroscopies. Am J Sports Med, 2004; 32: 211-5.
5. Gaissmaier, C. / Fritz, J. / Schewe, B. / u. a.: Cartilage Defects: Epidemiology and Natural History. Osteo Trauma Care, 2006; 14: 188-94.
6. Spahn, G. / Fritz, J. / Albrecht, D. / u.a.: Characteristics and associated factors of Knee cartilage lesions: preliminary baseline-data of more than 1000 patients from the German cartilage registry (KnorpelRegister DGOU). Arch Orthop Trauma Surg, 2016; 136: 805-10.
7. Aurich, M. / Albrecht, D. / Angele, P. / u.a.: Behandlung osteochondraler Läsionen des Sprunggelenks: Empfehlungen der Arbeitsgemeinschaft Klinische Geweberegeneration der DGOU. Z Orthop Unfall, 2017; 155: 92-9.
8. Gaissmaier, C. / Fritz, J. / Mollenhauer, J. / u.a.: Verlauf klinisch symptomatischer Knorpelschäden des Kniegelenks: Ergebnisse ohne und mit biologischer Rekonstruktion. Dtsch Arztebl, 2003; 100: A 2448-53.
9. Niemeyer, P. / Albrecht, D. / Andereya, S. / u.a.: Autologous chondrocyte implantation (ACI) for cartilage defects of the knee: A guideline by the working group "Clinical Tissue Regeneration" of the German Society of Orthopaedics and Trauma (DGOU). Knee, 2016; 23: 426-35.
10. Steinwachs, M. / Guhlke-Steinwachs, U. / Mumme, M.: Einführung – Diagnostik und operative Therapie von Gelenkknorpelschäden. Sportphysio, 2013; 1: 9-15.
11. Biant, L.C. / McNicholas, M. J. / Sprowson, A. P. / u.a.: The surgical management of symptomatic articular cartilage defects of the knee: Consensus statements from United Kingdom knee surgeons. Knee, 2015; 22: 446-9.
12. Wondrasch, B.: Nachbehandlung knorpelrekonstruktiver Verfahren (Stellenwert der Physiotherapie). In: Fritz, J. / Albrecht, D. / Niemeyer, P. (Hrsg.): Knorpeltherapie: Praxisleitfaden der AG Klinische Geweberegeneration der DGOU. Berlin: Walter de Gruyter, 2016; S. 150-67.
KnorpelRegister der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie


